La dialisi è un processo artificiale attraverso il quale i prodotti di scarto e l’acqua in eccesso vengono rimossi dal corpo quando i reni non funzionano più. La dialisi è una terapia salvavita che sostituisce la funzione renale in pazienti che presentano una malattia renale cronica.
In che modo la dialisi aiuta i soggetti con malattia renale cronica?
La dialisi aiuta il corpo svolgendo le seguenti funzioni in sostituzione ai reni malati:
- Purificazione del sangue tramite rimozione dei prodotti di scarto, come creatinina, urea, etc.
- Rimozione dei fluidi in eccesso e mantenimento di un’adeguata quantità di acqua nel corpo.
- Correzione degli squilibri di ioni come sodio, potassio e bicarbonato.
Purtroppo però, la dialisi non può svolgere tutte le funzioni dei reni sani, come, per esempio, mantenere un livello di emoglobina corretto attraverso la produzione di eritropoietina. Un’altra funzione che la dialisi non può svolgere è quella di assicurare ossa sane.
Quando è necessaria la dialisi?
Quando la funzione renale si riduce dell’85 – 90% (insufficienza renale cronica terminale), i reni non sono più in grado di rimuovere abbastanza materiali di scarto e fluidi dal corpo e questo determina l’insorgenza di sintomi quali nausea, vomito, senso di fatica, rigonfiamento ed affanno. A questo stadio di malattia renale cronica, la risposta al trattamento farmacologico è insufficiente ed il paziente necessita la dialisi. Un paziente con malattia renale cronica solitamente necessita la dialisi quando gli esami del sangue rivelano un livello di creatinina sierica maggiore o uguale a 8.0 mg/dl.
La dialisi è una pronta ed efficace modalità di trattamento nei pazienti affetti da grave disfunzione renale.
La dialisi può curare la malattia renale cronica?
No. La malattia renale cronica è una malattia incurabile. Il paziente con insufficienza renale cronica terminale necessita di effettuare trattamenti dialitici per tutta la vita a meno che opti per un trapianto renale. Comunque, un paziente con insufficienza renale acuta necessita il supporto della dialisi solo per un breve periodo, cioè fino al recupero della funzionalità renale.
Quali tipi di dialisi esistono?
Esistono due tipi principali di dialisi – l’emodialisi e la dialisi peritoneale.
Emodialisi: l’emodialisi è il metodo più utilizzato per trattare l’insufficienza renale cronica terminale. E’ un processo di rimozione dei prodotti di scarto e dei fluidi in eccesso dal sangue tramite un rene artificiale, una macchina da dialisi.
Dialisi peritoneale: la dialisi peritoneale è un efficace metodo di trattamento per l’insufficienza renale cronica terminale. Nella dialisi peritoneale, un morbido tubo chiamato catetere viene inserito nell’addome; attraverso questo catetere la soluzione di dialisi viene infusa nella cavità addominale per rimuovere i prodotti di scarto e l’eccesso di fluidi dal corpo. La dialisi peritoneale viene effettuata a domicilio, di solito senza l’ausilio di alcuna macchina.
La dialisi non può curare l’insufficienza renale, ma aiuta il paziente a vivere confortevolmente nonostante abbia una disfunzione renale
Quali fattori determinano la scelta del tipo di dialisi in pazienti con insufficienza renale cronica terminale?
Sia l’emodialisi che la dialisi peritoneale sono efficaci nel trattamento di pazienti con insufficienza renale cronica terminale. Non esiste un metodo di dialisi migliore per tutti i pazienti. La selezione di un metodo di dialisi o dell’altro (emodialisi o dialisiperitoneale) viene effettuata dal paziente insieme ai membri della famiglia e al nefrologo, dopo aver considerato i vantaggi e gli svantaggi di ciascuna modalità di dialisi. I maggiori fattori determinanti in questa scelta sono i costi della terapia, l’età, le condizioni patologiche contingenti, la distanza dal centro di emodialisi, il livello di scolarizzazione, l’errore sistematico del medico, le preferenze del paziente ed il suo stile di vita. A causa della maggior assistenza, l’emodialisi è il metodo preferito da un gran numero di pazienti in Italia.
I pazienti in dialisi devono modificare la propria dieta?
Si. Le comuni raccomandazioni per la dieta dei pazienti in dialisi sono l’apporto ridotto di sodio, potassio, fosforo e di liquidi. I pazienti in dialisi devono seguire questi consigli dietetici, ma le restrizioni dietetiche sono ridotte dopo l’inizio della dialisi nella malattia renale cronica. Alla maggior parte delle persone in dialisi è consigliato di assumere una dieta ricca di proteine con un adeguato apporto calorico, nonché vitamine e minerali disciolti in acqua.
Cos’è il “peso secco”?
L’espressione “peso secco” è comunemente usata per i pazienti in dialisi e rappresenta il peso del paziente dopo che l’eccesso dei suoi fluidi corporei è stato eliminato tramite la dialisi. Il valore del “peso secco” deve essere ricalcolato ogni volta in base ai cambiamenti di peso del paziente.
È necessario continuare la restrizione dietetica anche dopo l’inizio della dialisi.
L’emodialisi
L’emodialisi è il metodo più comune per trattare l’insufficienza renale cronica terminale. Durante l’emodialisi il sangue viene purificato grazie ad una macchina da dialisi e di un dializzatore.
Come viene effettuata l’emodialisi?
L’emodialisi viene per lo più effettuata nei centri di dialisi con la supervisione di medici, infermieri e tecnici di dialisi.
- La macchina di dialisi pompa circa 300 ml di sangue al minuto dal corpo al dializzatore attraverso tubi flessibili, le linee di dialisi. Viene costantemente infusa eparina per prevenire la coagulazione del sangue all’interno della macchina per dialisi.
- Il dializzatore (rene artificiale) è un filtro speciale in grado di rimuovere i liquidi in eccesso e i prodotti di scarto dal corpo. Il dializzatore purifica il sangue con l’aiuto di una speciale soluzione chiamata dializzato che è preparata all’interno della macchina di dialisi. Una volta che il sangue è depurato, la macchina lo restituisce al corpo.
- L’emodialisi viene di solito effettuata tre volte alla settimana e ogni sessione dura circa quattro ore.
Come viene prelevato e restituito il sangue al corpo per effettuare il processo di purificazione nell’emodialisi?
I tre tipi più comuni di accesso vascolare per l’emodialisi sono il catetere venoso centrale, la fistola arterovenosa nativa e le protesi vascolari sintetiche.
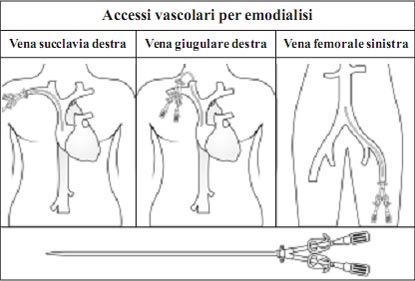
1. Catetere venoso centrale
- Per iniziare rapidamente il trattamento emodialitico, si usa l’inserzione del catetere venoso centrale che è il metodo più comune ed rapido.
- Questo tipo di accesso vascolare è l’ideale per un breve periodo di uso in attesa che venga realizzata la fistola arterovenosa o che il paziente sia sottoposto a trapianto renale.
- Per l’emodialisi, il catetere è inserito in una grande vena nel collo, nel torace o nella gamba vicino all’inguine (nella vena giugulare interna, nella vena succlavia e vena femorale, rispettivamente). Con questo catetere possono essere prelevati più di 300 ml/min di sangue per la circolazione extracorporea dell’emodialisi.
- I cateteri sono tubi flessibili con due vie. Il sangue prelevato da una via entra nel circuito di dialisi e ritorna al corpo attraverso l’altra via.
- I cateteri venosi sono solitamente utilizzati per breve tempo a causa del rischio di infezioni e di coaguli.
- Sono disponibili due tipi di cateteri venosi, tunnellizzato (ossia inserito per un tratto sottocute, utilizzabile per mesi) e non tunnellizzato (utilizzabile per settimane).
La fistola av e una “linea vita” nei pazienti con mrc, senza la quale non sarebbe possibile effettuare l’emodialisi a lungo termine.
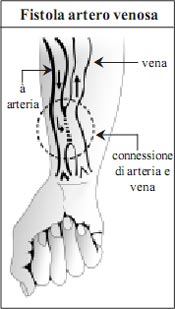
2. Fistola arterovenosa
La fistola arterovenosa è il migliore ed il più comune metodo per realizzare un accesso vascolare per l’emodialisi a lungo termine perché dura a lungo, ed è poco probabile che si chiuda o si infetti.
- Per ottenere una fistola arterovenosa, un’arteria ed una vena vengono chirurgicamente connesse l’una all’altra. Una fistola arterovenosa è di solito costruita nell’avambraccio vicino al polso (connettendo l’arteria radiale alla vena cefalica).
- Dall’arteria una grande quantità di sangue ad alta pressione entra nella vena. Dopo alcune settimane o mesi la vena si dilata ed è in grado di portare più sangue (questo processo è chiamato maturazione). Avendo bisogno di maturare, la fistola non può essere utilizzata per l’emodialisi immediatamente dopo la sua costruzione.
- Per l’emodialisi vengono inseriti nella fistola due aghi di grosso calibro, uno per portare il sangue al dializzatore e l’altro per riportare il sangue depurato al corpo.
- Se mantenuta bene la fistola arterovenosa dura molti anni. Tutte le normali attività quotidiane possono essere portate a termine con la mano in cui è stata realizzata la fistola arterovenosa.
Perché la fistola arterovenosa necessita di cure speciali?
- La vita di un paziente con - insufficienza renale cronica terminale dipende da un’adeguata e regolare emodialisi. Il passaggio di un’adeguata quantità di sangue attraverso una fistola arterovenosa è essenziale per un’adeguata emodialisi e, perciò, una fistola arterovenosa è una “Linea Vita” per il paziente cronicamente in emodialisi. Una speciale cura della fistola arterovenosa assicura un adeguata distribuzione di sangue per un lungo periodo.
- Grandi quantità di sangue con flusso ad alta pressione fluiscono nelle vene della fistola arterovenosa. Un danno accidentale a queste vene dilatate può portare ad abbondante sanguinamento ed alla successiva perdita di grandi volumi di sangue che possono essere pericolosi per la vita. Quindi cure speciali sono necessarie per proteggere le vene della fistola arterovenosa.
Prendersi cura della fistola arterovenosa
Appropriate e regolari cure e protezioni della fistola arterovenosa assicurano un’adeguata distribuzione di sangue per anni. Le importanti precauzioni per mantenere la fistola sana e funzionale per lunghi periodi sono le seguenti:
Prevenire le infezioni
- Mantenere sempre il sito della fistola arterovenosa pulito lavando l’accesso vascolare sul braccio giornalmente e prima di ogni trattamento di dialisi.
Proteggere la fistola arterovenosa
- Usare il sito di accesso solo per la dialisi. Non permettere a nessuno di usarlo per iniezioni, prelievi di sangue o di misurare la pressione arteriosa dal braccio in cui c’è la fistola arterovenosa.
- Evitare danni alla fistola arterovenosa. Non indossare gioielli, abiti stretti nè orologi da polso sul braccio con l’accesso vascolare. Un danno accidentale alle fistola arterovenosa può portare ad un successivo sanguinamento massivo che può essere pericoloso per la vita. Per controllare il sanguinamento, applicare immediatamente una forte pressione al sito di sanguinamento con l’altra mano o con uno bendaggio stretto. Dopo aver fermato l’emorragia, contattare il proprio medico. Correre all’ospedale in cerca di aiuto, invece di sforzarsi di fermare l’emorragia, cosa che può essere imprudente e pericolosa.
La speciale cura della fistola av è essenziale per assicurare un’ adeguata distribuzione di sangue e l’efficacia dell’ emodialisi a lungo termine.
- Non sollevare cose pesanti con il braccio con l’accesso vascolare
ed evitare pressione su di esso. Prestare attenzione a non dormite
sul braccio con la fistola arteriovenosa.
Assicurarsi dell’appropriato funzionamento della fistola
arteriovenosa
- Verificare regolarmente il flusso sanguigno della fistola arteriovenosa
sentendo la vibrazione (chiamata anche brivido) tre volte al giorno
(prima di colazione, pranzo e cena). Se la vibrazione è assente
contattate immediatamente il vostro medico o lo staff del centro
dialitico. La precoce individuazione di una fistola arteriovenosa che
non funziona e un veloce intervento per dissolvere o rimuovere il
coagulo può salvare la fistola arteriovenosa.
- La bassa pressione arteriosa comporta un rischio più alto di
insufficienza della fistola arteriovenosa, e quindi, deve essere
prevenuta.
Utilizzo regolare
- Il regolare utilizzo della fistola arteriovenosa può essere utile per la
sua maturazione. Anche dopo l’inizio dell’emodialisi, il regolare utilizzo
dell’accesso sul braccio aiuta a rafforzare la fistola arteriovenosa.
3. Impianto di una protesi vascolare
- Un trapianto di una protesi arterovenosa è un’altra forma di accesso
per dialisi a lungo termine, che può essere utilizzato quando la persona
non ha vene adeguate per una fistola arteriovenosa o che ha avuto
un fallimento di una fistola arteriovenosa.
- Con questa procedura chirurgica un’arteria viene connessa ad una
vena attraverso un piccolo pezzo di un morbido tubo sintetico (protesi
vascolare) che viene impiantato sotto la pelle. Gli aghi vengono inseriti
nella protesi vascolare durante i trattamenti di dialisi.
La macchina da emodialisi, con l’aiuto del dializzatore, filta il
sangue e mantiene i fluidi, gli elettroliti l’equilibrio acido-base.
- Rispetto ad una fistola arteriovenosa, le protei vascolari hanno un maggior rischio di sviluppare coaguli, infezioni, e solitamente non durano a lungo quanto una fistola.
Quali sono le funzioni di una macchina per l’emodialisi?
Le funzioni principali di una macchina da emodialisi sono le seguenti:
- La macchina pompa e controlla il flusso di sangue dal corpo al dializzatore per pulirlo.
- La macchina prepara una speciale soluzione di dialisi (dializzato), che è mandata al dializzatore per la pulizia del sangue. La macchina aggiusta e monitora meticolosamente, in base alle necessità del paziente, la concentrazione degli elettroliti, la temperatura, il volume e la pressione del dializzato dispensato. La soluzione di dialisi rimuove i prodotti di scarto e l’acqua in eccesso dal corpo attraverso il dializzatore.
- Per la sicurezza del paziente, la macchina possiede diversi dispositivi di sicurezza come, ad esempio, il rilevamento della perdita di sangue dal dializzatore o della presenza di aria nel circuito di sangue.
Nei modelli computerizzati di macchine da emodialisi, il display con i diversi parametri sullo schermo frontale ed i numerosi allarmi offrono vantaggi, accuratezza e sicurezza per effettuare e monitorare i trattamenti di dialisi.
Il dializzato corregge lo squilibrio elettrolitico e rimuove i prodotti di scarto durante il processo di emodialisi.
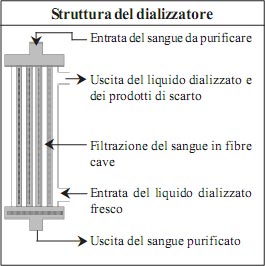
Qual è la struttura del dializzatore e come purifica il sangue? Struttura del dializzatore
- Nel processo di emodialisi, il dializzatore (rene artificiale) è un filtro in cui avviene la purificazione del sangue.
- Il dializzatore è un cilindro di plastica chiara lungo circa 20 centimetri e largo 5 centimetri che contiene migliaia di fibre cave che assomigliano a dei tubi e costituiscono una membrana sintetica semipermeabile.
- Le fibre cave sono tutte connesse all’estremità superiore ed inferiore del cilindro e formano il “compartimento del sangue”. Il sangue entra
in questo “compartimento” formato dal volume interno delle fibre cave attraverso l’apertura chiamata distributore del sangue posta ad un’estremità del cilindro ed esce dall’altra estremità dopo la purificazione.
La soluzione di dialisi entra da un’estremità del dializzatore, fluisce esternamente alle fibre (nel “compartimento del liquido dializzato”) ed esce dall’altra estremità.
Purificazione del sangue nel dializzatore
- Nel processo di emodialisi, il sangue pompato dalla macchina entra nel dializzatore da un’estremità e viene distribuito nelle migliaia di fibre cave simili a capillari. La soluzione di dialisi entra dall’altra estremità del dializzatore, fluisce all’esterno delle fibre cave nel “compartimento del liquido dializzato”.
- Ogni minuto circa 300 ml di sangue e 600 ml di soluzione di dialisi fluiscono continuativamente in senso opposto nel dializzatore durante la seduta dialitica. La membrana semi-permeabile delle fibre cave che separa il sangue ed i lcompartimento di dialisi permette lo postamento dei prodotti di scarto e l’eccesso di fluidi dal sangue al compartimento del dializzato.
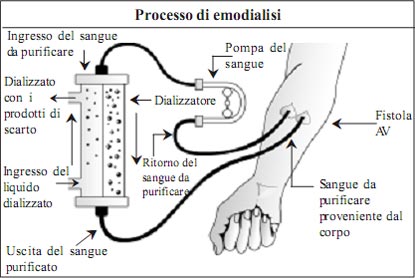
- Il sangue esce dalla estremità opposta del dializzatore dopo la purificazione. La soluzione di dialisi con le sostanze tossiche e l’eccesso di fluidi che sono stati rimossi dal sangue esce dall’estremità del dializzatore da dove è posizionato l’ingresso del sangue.
- Nel processo di emodialisi, tutto il sangue presente nel corpo viene purificato circa 12 volte. Dopo le 4 ore di trattamento emodialitico, l’urea e la creatinina sierica presenti nel sangue risultano drasticamente ridotte, i fluidi in eccesso nel corpo vengono rimossi e gli squilibri elettrolitici corretti.
Cos’è il dializzato e qual è la sua funzione nell’emodialisi?
- Il dializzato (o soluzione di dialisi) è uno speciale fluido usato nell’emodialisi per rimuovere gli scarti e i fluidi in eccesso dal sangue.
- La composizione di un dializzato comune assomiglia a quella del normale fluido extracellulare, ma la sua composizione può essere modificata in base alle esigenze del paziente.
- Il dializzato è preparato dalla macchina da dialisi mescolando circa
30 parti di acqua altamente purificata con una parte di dializzato
concentrato.
- Il dializzato concentrato è uno speciale fluido commerciale, di solito
contenuto in una giara che contiene alte concentrazioni di elettroliti,
minerali e bicarbonato.
- Per la preparazione del dializzato, l’acqua in ingresso viene purificata
da una serie di processi in sequenza quali filtro a sabbia, filtro a
carbone, addolcitore d’acqua, osmosi inversa, de-ionizzazione e
sterilizzazione a raggi ultra violetti.
- L’acqua purificata con questi processi si libera di sporcizia, impurità
in sospensione, impurità chimiche, minerali, batteri ed endotossine.
- L’acqua altamente purificata è necessaria per effettuare una dialisi
sicura essendo il paziente esposto a circa 150 litri di acqua durante
ogni sessione di emodialisi.
- Per proteggere i pazienti sottoposti ad emodialisi dal rischio di
contaminanti nell’acqua, un’accurata purificazione dell’acqua ed il
successivo monitoraggio della sua qualità è essenziale.
Dove viene effettuata l’emodialisi?
Solitamente l’emodialisi è effettuata in ospedale o in un centro di dialisi
da personale specializzato sotto la supervisione di un medico. Alcuni
pazienti, però, vengono sottoposto ad emodialisi presso la loro
abitazione. L’emodialisi a domicilio viene effettuata in pazienti stabili ed
è necessario aver effettuato un corso appropriato, poter contare
sull’assistenza dei famigliari e avere adeguati spazi in casa.
I maggiori vantaggi dell’emodialisi sono la sicurezza,
l’efficacia e la comodità.
L’emodialisi è dolorosa? Cosa può fare il paziente durante il
trattamento?
No. L’emodialisi non è dolorosa, eccetto che per il dolore durante
l’inserimento dell’ago. Il paziente in emodialisi si reca in ospedale per
effettuare il trattamento e torna a casa dopo averlo effettuato. Durante
le quattro ore di durata del trattamento, il paziente solitamente si riposa,
dorme, legge, ascolta la musica o guarda la televisione. Durante la dialisi
il paziente preferisce mangiare qualcosa di leggero e bere bevande calde
o fredde.
Quali sono i problemi più comuni durante l’emodialisi?
Problemi comuni durante l’emodialisi sono l’abbassamento della
pressione arteriosa (ipotensione), nausea, vomito, crampi muscolari,
stanchezza e mal di testa.
Quali sono i vantaggi e gli svantaggi dell’emodialisi?
Vantaggi dell’emodialisi:
- L’emodialisi è effettuata da infermieri o tecnici specializzati, quindi è sicura, poco stressante e confortevole per i pazienti.
- L’emodialisi è una modalità di dialisi particolarmente veloce ed efficiente quindi necessita di molto meno tempo rispetto alla dialisi peritoneale.
- I centri di emodialisi mettono a disposizione delle piattaforme per incontrare altri pazienti con problemi simili e interagire. Queste interazioni possono ridurre lo stress ed i pazienti possono godere la compagnia di persone con esperienze simili.
- Il paziente ha molto tempo a disposizione dato che l’emodialisi viene effettuata solo tre giorni a settimana.
- C’è un minor rischio di contrarre infezioni.
Il maggior svantaggio dell’ emodialisi è la necessità di
recarsi in ospedale tre giorni alla settimana.
Svantaggi dell’emodialisi:
- Viaggiare per recarsi regolarmente al centro per l’emodialisi è
sconveniente e richiede molto tempo specialmente quando il centro
di dialisi è distante.
- L’emodialisi richiede una programmazione regolare. Il paziente deve
organizzare tutte le sue attività considerando la programmazione delle
sedute di emodialisi.
- L’inserimento dell’ago per l’emodialisi è doloroso.
- Meno libertà nella dieta. Il paziente in emodialisi deve ridurre i fluidi,
il sale ed il potassio così come i cibi ricchi di fosforo.
- C’è un alto rischio di contrarre l’epatite.
- Nella maggior parte dei centri l’emodialisi è più costosa della dialisi
peritoneale.
Imposizioni e divieti per i pazienti in emodialisi
- I pazienti con insufficienza renale cronica terminale che sono mantenuti
in dialisi necessitano l’emodialisi tre volte a settimana, con cadenza
regolare. Una dialisi regolare è essenziale per rimanere in salute per
lungo tempo. Un’emodialisi irregolare o inadeguata può essere nociva
e a volte fatale.
- La limitazione di fluidi e sali è essenziale per controllare l’aumento di
peso tra due sessioni di emodialisi. Limitare gli alimenti ricchi di
potassio e fosforo. Aumentare l’apporto di proteine è essenziale.
- La malnutrizione è comune nei pazienti in dialisi e comporta un risultato
scarso. Un inadeguato apporto di proteine e la perdita di proteine
durante la dialisi portano alla malnutrizione. Quindi una dieta ad alto
contenuto proteico e l’aumento dell’apporto calorico sono
raccomandati per i pazienti in dialisi.
Nei pazienti in emodialisi, la riduzione nell’apporto di liquidi e di sale è
essenziale per controllare l’aumento di peso tra le due dialisi
- Ai pazienti in dialisi dovrebbe essere somministrata acqua addizionata di vitamine, incluse le vitamine B e C. I pazienti dovrebbero evitare le vitamine commercializzate come farmaci da banco perché potrebbero non contenere tutte le vitamine richieste; perché le vitamine in essi contenute potrebbero non essere presenti in quantità adeguate per i pazienti in dialisi; perchè potrebbero contenere le vitamine A, E e K o minerali che possono essere pericolosi per i pazienti in dialisi.
- Il calcio e la vitamina D possono essere somministrati in base ai livelli di calcio, di fosforo e degli ormoni paratiroidei dei pazienti.
- I pazienti dovrebbero subire alcuni cambiamenti nel loro stile di vita, come evitare di fumare, mantenere un peso salutare, praticare un esercizio regolare, limitare l’uso di alcolici ecc.
Quando un paziente in emodialisi dovrebbe contattare il medico o l’infermiera di dialisi?
Il paziente in emodialisi dovrebbe contattare immediatamente il medico o l’infermiera di dialisi in caso di:
- Sanguinamento dal sito della fistola arteriovenosa o del catetere.
- Mancata vibrazione, rumore o trillo nella fistola arteriovenosa.
- Inaspettato aumento di peso, significativo gonfiore o affanno.
- Dolore al petto, battito cardiaco molto basso o alto.
- Sviluppo di severa ipertensione o ipotensione.
- Senso di confusione, sonnolenza, perdita di conoscenza, convulsioni.
- Febbre, raffreddamento, vomito intenso, presenza di sangue nel vomito o grave debolezza.
La CAPD è un tipo di dialisi che può essere effettuata a domicilio utilizzando una speciale soluzione.
Dialisi peritoneale
La dialisi peritoneale è un’altra modalità di dialisi per i pazienti con insufficienza renale cronica terminale che è ampiamente accettata ed efficace. È il più comune metodo di dialisi effettuata a domicilio.
Cos’è la dialisi peritoneale?
- Il peritoneo è una sottile membrana che copre la cavità addominale e sostiene lo stomaco, l’intestino ed altri organi addominali.
- La membrana peritoneale è una membrana naturale, semi permeabile che permette ai prodotti di scarto e alle tossine nel sangue di attraversarla.
- La dialisi peritoneale è un processo di purificazione del sangue che avviene attraverso la membrana peritoneale,
Quali sono i tipi di dialisi peritoneale?
Tipi di dialisi peritoneale:
- Dialisi Peritoneale Intermittente.
- Dialisi Peritoneale Continua Ambulatoriale (CAPD)
- Dialisi Peritoneale Ciclica Continua (CCPD)
1. Dialisi Peritoneale Intermittente
La dialisi peritoneale intermittente è una valida ed efficace modalità di dialisi per pazienti ospedalizzati che necessitano dialisi per brevi periodi. L’dialisi peritoneale intermittente è ampiamente usata nell’insufficienza renale acuta, nei bambini e durante le emergenze nell’insufficienza renale cronica terminale.
- Nella dialisi peritoneale intermittente uno speciale catetere in plastica caratterizzato da numerosi fori è posizionato nell’addome del paziente e la dialisi viene effettuata tramite una speciale soluzione, il dializzato.
- L’dialisi peritoneale intermittente ha una durata di circa 24-36 ore durante le quali circa 30-40 litri di soluzione di dialisi sono utilizzati per effettuare il trattamento.
- L’IPD è ripetuta a brevi intervalli di 1-3 giorni, secondo le necessità del paziente.
La CAPD deve essere meticolosamente effettuata tutti giorni ad un ora pre-fissata senza interruzioni.
2. Dialisi Peritoneale Continua Ambulatoriale (CAPD) Che cos’è la CAPD ?
CAPD significa
C - Continua: indica un trattamento continuo (senza interruzione, 24 ore al giorno per 7 giorni a settimana)
A - Ambulatoriale: significa che il paziente è in grado di muoversi ed effettuare le attività giornaliere.
P - Peritoneale: è la membrana localizzata nell’addome che lavora come un filtro
D - Dialisi: è un metodo di purificazione del sangue.
La Dialisi Peritoneale Continua Ambulatoriale (CAPD) è una forma di dialisi che può essere effettuata al proprio domicilio, senza l’uso di particolari apparecchiature. LaCAPD è una forma di dialisi vantaggiosa e indipendente e per questo è una modalità alquanto popolare nei paesi sviluppati.
Come funziona la CAPD
Il catetere della CAPD : Per la Dialisi Peritoneale Continua Ambulatoriale (CAPD ) viene utilizzato un tubo di gomma siliconica flessibile e morbido con numerosi fori laterali chiamato catetere CAPD . Il catetere viene inserito chirurgicamente nell’addome del paziente come accesso permanente per la dialisi peritoneale. Il catetere viene normalmente posizionato attraverso la parete dell’addome del paziente in un punto localizzato lateralmente e circa 25 millimetri sotto l’ombelico. Il catetere CAPD viene inserito circa 10-14 giorni prima del trattamento CAPD . Il catetere dialisi peritoneale è la “linea-vita” nei pazienti che effettuano la CAPD , così come la fistola arteriovenosa lo è per i pazienti soggetti ad emodialisi.
La dialisi peritoneale ciclica continua è effettuata al proprio domicilio grazie ad un’ apparecchiatura automatizzata.
Funzionamento della Dialisi Peritoneale Continua Ambulatoriale (CAPD)
Il trattamento CAPD avviene in tre fasi: riempimento, stazionamento e drenaggio.
Riempimento: Attraverso il catetere, due litri di fluido di dialisi peritoneale contenuti in una sacca vengono inseriti per gravità nell’addome del paziente attraverso un tubo di plastica sterile. Qui, il fluido entra in contatto con il peritoneo. Una volta che il fluido è nel corpo del paziente, la sacca della dialisi peritoneale che si sarà svuotata viene arrotolata e posizionata sotto la biancheria del paziente fino al trattamento successivo.
Stazionamento: il fluido dialisi peritoneale (dializzato) rimane nella cavità peritoneale per circa 4-6 ore durante il giorno e per circa 6-8 ore durante la notte. Il periodo durante il quale il fluido dialisi peritoneale rimane nell’addome è chiamato tempo di stazionamento. Durante il tempo di stazionamento, avviene il processo di purificazione.
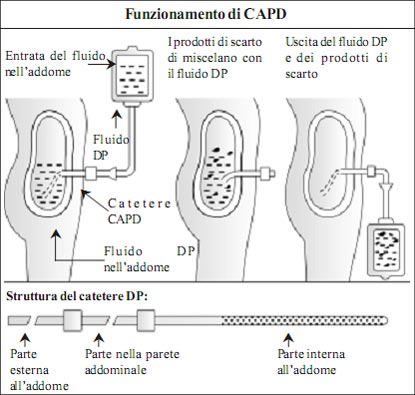
Il peritoneo lavora come un filtro che permette ai prodotti di scarto e ai fluidi in eccesso di passare dal sangue al fluido dialisi peritoneale. Durante questo periodo il paziente è libero di camminare (da qui il nome del trattamento, ambulatorio significa camminando).
Drenaggio: Dopo il tempo di stazionamento, il fluido dialisi peritoneale con i prodotti di scarto viene drenato attraverso il catetere in una sacca di raccolta vuota (che era stata precedentemente arrotolata e posizionata sotto la biancheria del paziente). La sacca di raccolta con i fluidi drenati è pesante e viene subito buttata via. Il fluido dialisi peritoneale che è drenato dovrebbe essere di un colore chiaro.
Il drenaggio del fluido dialisi peritoneale dall’addome ed il ricambio con una soluzione fresca dura circa 30-40 minuti. Il processo di riempimento e svuotamento è chiamato cambio. I cambi possono essere effettuati 3-5 volte durante il giorno e una volta durante la notte. Il cambio di notte viene effettuato appena prima di coricarsi, ed il fluido dialisi peritoneale viene lasciato nell’addome tutta la notte. Il trattamento CAPD viene effettuato in rigorose condizioni asettiche.
Le precauzioni per evitare le infezioni sono di massima importanza in pazienti CAPD.
3. Dialisi peritoneale automatizzata o Dialisi Peritoneale Ciclica Continua (CCPD):
La dialisi peritoneale automatizzata dialisi peritoneale automatizzata o la dialisi peritoneale ciclica continua (CCPD) è un trattamento di dialisi continua che viene effettuato ogni giorno al proprio domicilio grazie all’utilizzo di un’apparecchiatura automatizzata. Durante l’dialisi peritoneale automatizzata, una macchina automaticamente riempie e drena il fluido di DP dall’addome. Ogni ciclo di solito dura 1-2 ore ed il cambio viene effettuato 4 o 5 volte. L’dialisi peritoneale automatizzata dura circa 8 – 10 ore, e viene effettuata durante la notte mentre il paziente dorme. Alla mattina, quando la macchina viene disconnessa, due o tre litri di fluido dialisi peritoneale vengono di solito lasciati nell’addome. Il fluido dialisi peritoneale rimane nell’addome durante il giorno e viene drenato alla sera o durante la notte quando la macchina viene ricollegata. I maggiori vantaggi dell’dialisi peritoneale automatizzata sono la libertà che il paziente ha di avere attività regolari durante il giorno e la modalità di dialisi che richiede di collegare e scollegare la macchina solo una volta in 24 ore, il che comporta agio e riduce il rischio di peritonite. Tra gli svantaggi bisogna considerare che l’dialisi peritoneale automatizzata è costosa e complessa.
Che cos’è il fluido DP utilizzato nella CAPD?
Il fluido DP (dializzato) è una soluzione sterile, ricca in minerali e glucosio, utilizzata durante la dialisi peritoneale. In India sono disponibili tre diversi fluidi DP, caratterizzati da diverse concentrazioni di destrosio (1,5%, 2,5% e 4,5.%). Il glucosio, nel fluido dialisi peritoneale, permette la rimozione dei fluidi dal corpo. In base al volume dei fluidi che devono essere rimossi dal corpo, per ogni paziente vengono selezionati fluidi dialisi peritoneale più o meno rinforzati. Per rimuovere grandi quantità di fluidi viene utilizzato il fluido dialisi peritoneale con la più alta concentrazione di destrosio. Ad oggi sono disponibili dei nuovi fluidi dialisi peritoneale che contengono icodestrina invece di destrosio. Il vantaggio di questo nuovo fluido è che rimuove i fluidi corporei lentamente. Questa soluzione è raccomandata per i pazienti diabetici o in soprappeso ed il suo uso è limitato solamente ad un ciclo al giorno. Le borse del fluido dialisi peritoneale sono disponibili in differenti volumi che variano da 1000 a 2500 ml.
Quali sono i problemi comuni durante la CAPD?
Le maggiori complicazioni della dialisi peritoneale continua ambulatoriale sono:
Infezioni:
il problema grave più comune nei pazienti che si sottopongono
alla CAPD è la peritonite, un’infezione del peritoneo. Dolore addominale,
febbre, brividi, torbidità del fluido dialisi peritoneale (effluente) sono i
comuni sintomi con cui si presenta la peritonite. Per evitare il problema
della peritonite, il processo della CAPD dovrebbe essere effettuato
con rigide precauzioni asettiche e la costipazione dovrebbe essere
evitata. Il trattamento della peritonite include antibiotici a largo spettro,
test di coltura del fluido dialisi peritoneale effluente (che permette di
selezionare un antibiotico specifico) e in alcuni pazienti può essere
necessaria anche la rimozione del catetere dialisi peritoneale. Un infezione
può svilupparsi anche al sito di uscita dov’è inserito il catetere.
Altri problemi:
distensione addominale, ernie dovute al rilassamento
dei muscoli addominali, accumulo di liquidi, edema scrotale, costipazione,
mal di schiena, scarsa fuoriuscita del fluido, perdita del fluido e aumento
di peso sono problemi comuni in pazienti CAPD.
Vantaggi della CAPD
- Meno restrizioni dietetiche e limitazioni nell’assunzione di fluidi
- Più libertà. La dialisi può essere effettuata a casa, al lavoro o in
viaggio. Tutte le attività abituali possono essere effettuate durante il
corso della dialisi. La CAPD può essere effettuata dagli stessi pazienti
– non necessita l’uso di macchine, personale ospedaliero o assistenza
da parte di membri della propria famiglia.
- Non è necessario recarsi in ospedale tre volte ogni settimana per le
visite programmate, né sottostare al dolore per l’inserimento dell’ago.
- Miglior controllo dell’ipertensione e dell’anemia.
- Dialisi delicata caratterizzata da una pulizia continua del sangue che
evita disagi ed alti e bassi.
I maggiori vantaggi della CAPD sono la libertà nell’ effettuare il trattamento all’infuori dell’ ospedale, la
convenienza in termini di tempo e la necessità di minori restrizioni dietetiche.
Svantaggi della CAPD
- Rischio di infezione del peritoneo e del sito di uscita del catetere
- Il paziente dovrebbe effettuare 3-5 cambi al giorno, per tutti i 365 giorni dell’anno senza saltare neanche un giorno. Seguire meticolosamente e regolarmente tutte le istruzioni e gli alti standard di pulizia è abbastanza stressante.
- Il catetere esterno permanente e i fluidi nell’addome sono disagevoli ed il cambio nell’aspetto fisico possono non essere ritenuti accettabili da numerosi pazienti.
- Lo zucchero nella soluzione di dialisi può causare aumento di peso e iper trigliceridemia.
- È un po’ scomodo conservare e maneggiare le pesanti sacche di dialisi peritoneale.
Quali cambiamenti nella dieta sono raccomandati ai pazienti in CAPD?
La dieta consigliata ai pazienti in CAPD è molto importante ed è leggermente diversa dalla dieta consigliata ai pazienti in emodialisi.
- Una dieta ricca di proteine è essenziale per evitare una malnutrizione proteica dovuta alla continua perdita di proteine che avviene durante la dialisi peritoneale.
- Dieta a basso impatto calorico per evitare l’aumento di peso. La soluzione di dialisi peritoneale contiene glucosio il quale aumenta continuativamente l’apporto di carboidrati ai pazienti in CAPD.
- Minori restrizioni nell’assunzione di sale e di fluidi rispetto a quelle prescritte ai pazienti in emodialisi.
- Limitata assunzione di cibi ricchi di fosfato e potassio.
- È consigliata una dieta ricca di fibre per evitare la costipazione.
I pazienti in CAPD devono assumere una dieta ricca di proteine per evitare la malnutrizione e ridurre il rischio di infezioni
Quando una persona in CAPD dovrebbe contattare il medico o l’infermiera di dialisi?
Il paziente in CAPD dovrebbe immediatamente contattare l’infermiera di dialisi o il medico se sviluppa:
- Dolore addominale, febbre o brividi.
- Il fluido di dialisi peritoneale in uscita (effluente) è torbido o contiene sangue.
- Dolore, pus, rossore, rigonfiamento o sviluppo di calore attorno al sito di uscita del catetere CAPD.
- Il flusso del fluido di dialisi peritoneale dentro o fuori dall’addome è bloccato o se si è costipati.
- Inaspettato accumulo di peso, significativo rigonfiamento, affanno e sviluppo di una severa ipertensione (suggestivi di un accumulo di fluidi).
- Pressione bassa, riduzione del peso, crampi e vertigini (suggestivi di una carenza di fluidi).