小児の尿路感染症は、短期的にも長期的にも健康を左右し うる、一般的な疾患です。
なぜ小児の尿路感染症は、大人よりも早期治療が必要なの でしょうか?
小児の尿路感染症が早期治療を要する理由を下記に示し ます。
- 小児の発熱の原因として一般的であり、小児に一般的 な感染症として、呼吸器感染症、下痢に続いて第 3 位 である。
- 不適切な治療や治療の遅延によって、 不可逆的な腎障害 の原因となりえる。 長期にわたる頻回再発によって、 高 血圧や腎の低形成、 そして慢性腎臓病に至る可能性があ る。
- 症状が変化しやすく、 見逃されやすい。 常に疑う姿勢が 診断の鍵である。
- 再発しやすい。
小児の尿路感染症の誘因は?
小児の尿路感染症の一般的な危険因子は下記の通りです。
- 女児に多い。その理由は男児と比較して尿道が短いか らである。
- 排泄後、トイレットペーパーで後ろから前へ拭く習慣 のある女児に多い。
- 膀胱尿管逆流(膀胱から尿管を通じて腎臓の方へ尿が 後戻りつまり逆流する異常な状態)や後部尿道弁のよ うな先天的な尿路奇形がある。
- 割礼を受けていない男児は割礼を受けた男児よりもよ り尿路感染を来しやすい傾向にある。
- 尿路の解剖学的異常がある(例:後部尿道弁)。
- 尿路結石がある。
- その他の要因:便秘、外陰部の不衛生、長期の尿道カ テーテル留置、尿路感染の家族歴。
尿路感染症は小児の発熱の原因として一般的である
尿路感染の症状
年長児になるにつれ症状を訴えることができるようにな ります。尿路感染の一般的な症状は年長児も成人と同様で あり、それらは第18章にて述べられています。
一方、年少児は症状を訴えることが困難です。排尿時の啼 泣、排尿困難、尿の異臭がする、繰り返す不明熱、などが 一般的な症状です。
また、食欲低下や嘔吐・下痢、体重の増加不足・減少、不 機嫌、あるいは全く症状が無いこともあります。
小児の尿路感染の一般的な症状は繰り返す不明熱、体重 の増加不足、排尿時の異常である
尿路感染の診断
小児の尿路感染では以下のような検査が施行されます:
1. 基本検査
- 尿路感染のスクリーニング検査:尿の検鏡や尿試験紙 による検査。詳細は第18章にて述べられている。
- 尿路感染の確定診断のための検査 : 感染を引き起こした 細菌の同定と治療に最も適した抗生物質の選択をする ための尿培養検査。
- 血液検査:ヘモグロビン、白血球数と白血球分画、血中 尿素窒素、血清クレアチニン、血糖、CRPなど。
2. 尿路感染の危険因子を診断する検査
- 潜在的な異常を検出するための画像検査:腎臓と膀胱 の超音波検査、 腹部X線、 排泄時膀胱尿道造影 (VCUG) 、 腹部CT、腹部MRI、静脈性尿路造影(IVU)
- 腎臓の瘢痕化を調べる検査:DMSA の腎スキャンが最適 である。DMSA(ジメルカプトコハク酸)スキャンは尿 路感染から3−6ヶ月後に施行することが望ましい。
- 膀胱機能を評価する尿流動態の検査。
尿路感染の危険因子を診断するために最も重要な検査 は、超音波検査、VCUG、IVUである
排泄時膀胱尿道造影とは?施行時期と方法は?
- 排泄時膀胱尿道造影(VCUG)(以前はMCU)は尿路感染 した小児や膀胱尿管逆流(VUR)の小児の診断のために非常に重要なX線検査である。
- VCUG は膀胱と尿路の解剖学的異常を検出し、膀胱尿管 逆流の診断と重症度(grade分類)の判定に最も標準的 な検査である。
- VCUG は尿路感染初発後の 2 歳未満の小児では全例に施 行されるべき検査である。
- VCUG は通常、尿路感染と診断してから最初の週に治療 を行ってから施行されるべきである。
- この検査は通常、抗菌薬投与下で清潔操作の下、カテ ーテルより膀胱内に造影剤 (X線画像で描出される液体 を含んだ放射線不透過のヨード)を注入し、充満させ て行う。
- X線画像は排尿前と排尿時に間隔を置いて撮影する。 こ の検査により膀胱と尿路の形態や機能が包括的に理解 できる。
- VCUG は膀胱尿管逆流の、尿が膀胱から尿管を通じて腎 臓へ逆流するのを検出することができる。VCUG は男児 の後部尿道弁を検出するのにも必要不可欠な検査であ る。
小児の尿路感染ではVCUG は膀胱尿管逆流や後部尿道 弁を検出するための最も信頼性のある X線検査である
尿路感染の予防
- 飲水を多く摂る。これにより尿が希釈され、膀胱や尿 路から細菌が排泄されやすくなるため。
- 2−3時間毎に排尿する。長い期間、膀胱内に尿を留めて おくと細菌が増殖しやすくなるため。
- 外陰部の清潔を保つ。排便後は(後ろから前ではなく) 前から後ろへと紙で拭くようにする。このしつけは肛 門部の細菌が尿路へと広がらないようにするためであ る。
- 外陰部に便が長く接触するのを避けるために頻回にお むつを変える。
- 窮屈な下着やナイロン性の下着は避け、通気性の良い 綿の下着だけを着るようにする。
- 泡風呂は避ける。
- 割礼を受けていない男児は包皮をよく洗う。
- VUR と診断された小児は残尿をなくすため 2、3 度排尿 する。
- 長期にわたる低用量の抗生物質の連日投与は、慢性的 に尿路感染を繰り返す小児に対し予防治療として勧め られる。
尿路感染と診断された小児に対する不適切な治療や治 療の遅れは腎障害を引き起こすことがあり危険である
尿路感染の治療
主な治療
- 尿路感染と診断された全ての小児に対し予防治療が為 されるべきである。
- 十分な水分摂取を心がけるようにし、重症の場合は点 滴治療を行う。
- 熱に対する治療を行う。
- 十分に感染がコントロールされたかを確認するため、 治療後の尿検査は重要である。定期的な尿検査のフォ ローは全ての小児に対して再発がないか確認するため に必要不可欠である。
- 尿路感染と診断された全ての小児に対し超音波検査や その他の適切な検査が施行されるべきである。
特殊な治療
- 小児の場合、腎臓の成長から守るため抗生剤投与は躊 躇するべきではない。
- 細菌の同定と適切に抗生物質を選択するため、尿培養 検査は治療開始前に施行する。
- 小児がもし病気にかかり、高熱、嘔吐、強い側腹部痛 を認め、薬を経口的に内服できないときには、入院し て経静脈的な抗生剤の投与が必要となる。尿路感染症 を伴う新生児や乳児は投薬と手当てが必要である。
- 経口での抗生剤の投与は、3 から 6 カ月以上の小児で、 嘔吐がなく経口で薬を飲める際に可能となる。
- 医師によって指示された抗菌剤の内服を徹底すること が重要である。 例え小児には尿路感染症の症状が全くなかったとしても、 医師に処方された量を全て内服しなけ ればならない。
原因菌の同定と適切な抗生剤使用のため、初期治療を開 始する前に尿培養が必要である
尿路感染症の再発
再発性や症候性の尿路感染の小児には、原因検索のために、 超音波検査、排尿時膀胱尿道撮影、時には腎シンチグラム などが必要となります。尿路感染症再発に対して治療可能 な重要な原因としては、膀胱尿管逆流症、後部尿道弁、腎 結石の3つがあります。その原因によっては、予防処置や 予防的な長期抗生剤投与後にそれぞれに特定の治療が行 われます。小児の外科的な治療の中には、腎臓内科と泌尿 器科が協力して行われるものもあります。
後部尿道弁
後部尿道弁(PUV)は男児に起こる尿道の先天的な異常で あり、男児の下部尿路閉塞の最も多い原因です。
基本的な問題とその重要性:尿道内における組織のひだが 後部尿道弁において、不完全あるいは間欠的に正常な尿流 を妨げます。尿流の障害が尿道を通して、膀胱への逆流を 引き起こします。徐々に膀胱は大きくなり、その筋組織は 非常に厚くなります。
内圧が上昇し腫大した膀胱は、腎臓や尿管への逆流圧を高 め、その結果、尿管や腎臓が拡張します。その拡張がすぐ に診断され、治療がなされなければ、慢性腎臓病(CKD)へと移行します。長期的には、後部尿道弁の小児の約 25 ~30%は末期腎不全(ESKD)を患います。このことから、 後部尿道弁は乳児や小児の罹患や死亡の重要な原因とな ります。
後部尿道弁は男児の下部尿路閉塞を引き起こし、ただち に治療しないと慢性腎臓病に移行する
症状: 後部尿道弁の共通した症状は、尿流の減弱、尿の滴 下、排尿困難、寝小便、膀胱尿路感染症による下腹部の膨 満感などです。
診断: 生前生後の超音波は後部尿道弁の診断の最初の手掛 かりとなります。しかし、確定診断には排尿時膀胱尿道撮 影が必要であり、出生後すぐに行われます。
治療: 外科(泌尿器専門医)と腎臓の専門家(腎臓専門医)が 協力して後部尿道弁を治療します。
症状改善のためにまず行う治療としては、膀胱に管を入れ て(多くは経尿道、時には腹壁を介して直接―恥骨上カテ ーテル)、 持続的に尿を吸引することです。 同時に感染症、 貧血、腎不全などの支持療法、そして低栄養、体液や電解 質異常などの補正が全身状態の改善へとつながります。
後部尿道弁の根治的治療は支持療法に続く、外科的な治療 になります。泌尿器専門医により内視鏡を用いて尿道弁を 取り除くことです。また尿路感染症、成長障害、電解質異 常、貧血、高血圧、慢性腎臓病のリスクがあるため、腎臓 専門医により定期的な経過を観察する必要があります。
膀胱尿路逆流症は尿路感染症を患う小児に非常に多く、 高血圧や慢性腎臓病のリスクとなる
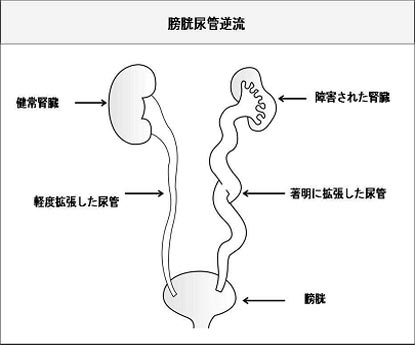
膀胱尿管逆流症(VUR)
膀胱尿管逆流症は、膀胱から尿管へ逆流することです。
なぜ膀胱尿管逆流症について知ることが重要なのでしょ うか?
膀胱尿管逆流症は発熱などの尿路感染症を患う小児の 30-40%に存在します。膀胱尿管逆流症の小児の多くは腎の 障害や瘢痕化を引き起こす可能性があります。長期の腎瘢 痕は高血圧、若い女性の妊娠中毒症、慢性腎臓病、そして ついには末期腎不全の原因となりえます。膀胱尿路逆流症 は膀胱尿路逆流症をもつ家族において多くみられ、特に女 児に頻繁に影響を及ぼします。
膀胱尿路逆流症とは?なぜ起きるのでしょうか?
膀胱尿路逆流症は膀胱から尿管に、時には腎臓まで異常な 逆流が起きた状態であり、これは片側にも両側にも起こり ます。
腎臓で作られた尿は、尿管を通って膀胱へ通常は1方向に、 尿管から膀胱へ流れます。
排尿中や膀胱が尿で満たされている際、膀胱と尿管の間の 弁は尿の逆流防止の役割があります。膀胱尿路逆流症はこ の弁の仕組みが欠損していることが原因になります。
膀胱から尿管と腎臓への尿の逆流の基準に基づいて、膀胱尿路逆流症の程度が軽度から重度まで分類されます (GradeⅠからⅤ)。
重症膀胱尿管逆流症や抗菌薬による加療が効果不十分であっ た症例では、外科的手術や内視鏡的治療が行われる
膀胱尿路逆流症の原因は?
膀胱尿路逆流症には2 種類あり、原発性と続発性とに分け られます。原発性の膀胱尿路逆流症がもっとも多く、生ま れた時点で存在します。続発性のものはいずれの年齢にも 起こります。それは尿路感染症に伴い、膀胱や尿道におい て閉塞や機能不全によってよく起こるものです。
膀胱尿管逆流の症状は?
膀胱尿管逆流の特有な徴候や症状はありません。しかし、
頻繁に繰り返される尿路感染症が膀胱尿管逆流症の最も
一般的な症状になります。治療されていない重症膀胱尿管
逆流症を持った年長の児童における徴候や症状は、高血圧、
尿蛋白、腎機能障害のような合併症が出現するため明らか
です。
どのように膀胱尿管逆流症は診断されるのでしょうか?
膀胱尿管逆流症が疑われる小児において施行される検査
は次のようなものがあります。
1.膀胱尿管逆流症を診断するための基本的な検査
- 排尿時膀胱尿管造影図‐膀胱尿管逆流症の診断と重症
度分類には、ゴールドスタンダード(金本位制)であ
る。
- 膀胱尿管逆流症は、逆流の程度によって分類される。
膀胱尿管逆流症の分類は、どの程度尿が、尿管と腎臓
に逆流しているかで決まる。分類は、進行度と適切な
治療を決めるために重要である。
- 中等度膀胱尿管逆流症では、尿は尿管のみに逆流する
(グレードⅠ、Ⅱ)。重症膀胱尿管逆流症では、尿管
の拡張や相当な腎臓腫大を伴った尿の相当な逆流があ
る(グレードV)
膀胱尿管逆流症における定期観察は、高血圧、成長、尿路感
染症の再発、腎機能障害を評価するために勧められる
2. 膀胱尿管逆流症を診断するための追加検査
- 尿検査と尿培養検査‐尿路感染症を検出する
- ・血液検査‐ 通常施行される基本的な検査は、ヘモグ
ロビン、白血球、血清クレアチニンである。
- 腎臓・膀胱超音波検査‐腎臓の大きさや形態を確認し、
腎障害・結石・障害物・その他異常を検出する。ただ
し逆流は検出できない。
- 腎シンチグラム:腎障害を検出するために最善の方法
である。
膀胱尿管逆流症の治療は?
感染症と腎障害を予防することが膀胱尿管逆流症を治療
する上で最も重要です。膀胱尿管逆流症の管理は、逆流の
程度、年齢、症状に依存します。膀胱尿管逆流症の治療を
するには3つの選択肢があります。 それは、 抗菌薬、 手術、
内視鏡的治療です。膀胱尿管逆流症の一般的な第一選択治
療は、尿路感染症を防ぐための抗菌薬の使用です。手術と
内視鏡的治療は、重症膀胱尿管逆流症や抗菌薬による加療
が効果不十分であった症例で施行されます。
中等度膀胱尿管逆流症の場合:
中等度膀胱尿管逆流症は、
5~6歳までに完全に自然消失する可能性があります。 その
ため、中等度膀胱尿管逆流症の子供は、ほぼ手術は必要あ
りません。 そのような患者には、 尿路感染症を防ぐために、
長い期間毎日1日1回もしくは2回の低用量抗菌薬の投薬 が行われます。これは、抗菌薬予防法と呼ばれます。抗菌 薬予防法は、通常5歳まで行われます。ただし抗菌薬自体 が膀胱尿管逆流症を直すわけではないことを忘れずに。ニ トロフラントインとコトリモキサゾールが抗菌薬予防の ために行われる薬剤です。膀胱尿管逆流症のすべての患者 は、尿路感染症に対する一般的な予防策に従うべきです。 定期的な尿検査は尿路感染症を見つけるために必要とさ れます。逆流が弱まっているならば、排尿時膀胱尿管造影 超音波検査は、測定するために毎年繰り返されます。
重症膀胱尿管逆流症の場合: 重症膀胱尿管逆流症は、自然 消失する可能性はほとんどありません。そのため重症膀胱 尿管逆流症の子供は、手術や内視鏡的治療を必要とします。 開腹手術(尿管埋没や膀胱尿管吻合)で逆流の治療は尿の 逆流を防ぎます。手術の主な利点は、高い成功率にありま す(88~99%)。
内視鏡的治療は、重症尿管逆流症に対して第二選択治療で す。内視鏡的治療の利点は、体外で施行され、所要時間は 15分で、 低リスクであり、 ほとんど傷が残らないことです。 内視鏡的治療は一般的な麻酔下で行われる内視鏡の助け を 用 い た こ の 方 法 で は 、 特 別 な か さ ま し 材 料(dextranomer/hyaluronic 酸共重合体‐defux)は、膀胱 尿管口に注射されます。
かさ増し材料の注射は、尿管口における抵抗を増大させ、 尿を尿管へ逆流するのを防ぎます。
この方法における逆流治療成功率は、85%~90%です。 長期抗菌薬内服と長年膀胱尿管逆流とともに生活するの を避けるために内視鏡的治療は、膀胱尿管逆流症の早期段 階における便利な治療法です。
定期観察: 膀胱尿管逆流症のすべての子供は、 身長、 体重、 血圧、尿検査、その他検査の測定を長い期間観察すべきで しょう。
どのような時に医師に相談すべきでしょうか?
尿路感染症の子供に対して、次のような場合は、医師は即 座に診察すべきでしょう。
- 発熱、寒気、排尿時の痛みや激痛、混濁した匂いのあ る尿、血尿
- 液体や薬物摂取を妨げる吐き気や嘔吐
- 飲水量低下や嘔吐による脱水
- 下背部・下腹部痛
- a興奮、食欲低下、成長障害、子供がぐったりしている 時