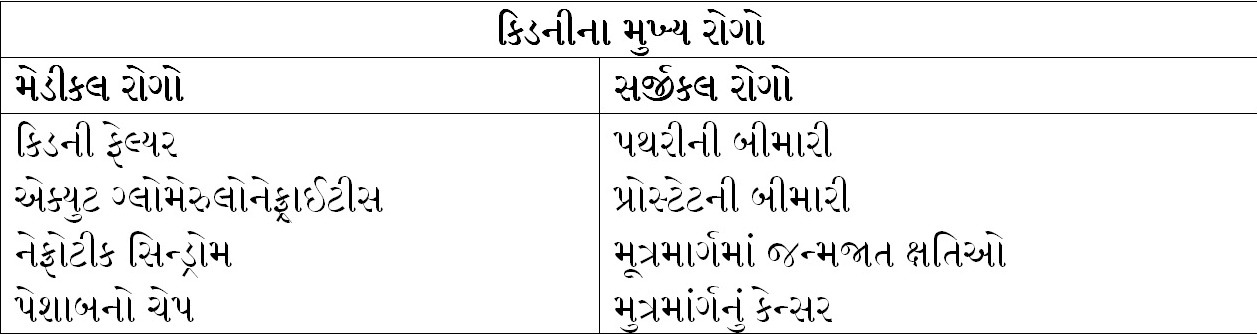
કિડનીના રોગોને મુખ્યત્વે બે ભાગમાં વહેંચી શકાય :
- મેડિકલ રોગો : કિડની ફેલ્યર, પેશાબનો ચેપ, નેફ્રોટિક સિન્ડ્રોમ એક્યુટ ગ્લોમેરુલોનેફ્રાઈટીસ. આ પ્રકારના કિડનીના રોગોની સારવાર નેફ્રોલોજિસ્ટ દવા દ્વારા કરે છે. ગંભીર કિડની ફેલ્યરના દર્દીઓને ડાયાલિસિસ અને કિડની ટ્રાન્સપ્લાન્ટેશનની જરૂરિયાત પણ પડી શકે છે.
- સર્જિકલ રોગો : પથરીની બીમારી, પ્રોસ્ટેટની બીમારી, મૂત્રમાર્ગનું કૅન્સર. આ પ્રકારના કિડનીના રોગોની સારવાર યુરોલોજિસ્ટ કરે છે અને સામાન્ય રીતે ઓપરેશન, એન્ડોસ્કોપી, લિથોટ્રીપ્સી વગેરે પ્રકારની સારવાર જરૂરી હોય છે.
નેફ્રોલોજિસ્ટ અને યુરોલોજિસ્ટ વચ્ચે શો તફાવત છે?
કિડની નિષ્ણાત ફિઝિશિયનને નેફ્રોલોજિસ્ટ કહે છે. જ્યારે કિડની નિષ્ણાત સર્જનને યુરોલોજિસ્ટ કહે છે.
કિડની ફેલ્યર
શરીરમાં કિડનીનું મુખ્યકાર્ય લોહીનું શુદ્ધીકરણ તથા પ્રવાહી અને ક્ષારનું નિયમન કરવાનું છે. જ્યારે નુકસાન થવાને કારણે બંને કિડની તેનું સામાન્ય કાર્ય ન કરી શકે ત્યારે કિડનીની કાર્યક્ષમતા ઘટી ગઈ છે અથવા તો કિડની ફેલ્યર છે તેમ કહી શકાય.
એક્યુટ કિડની ફેલ્યરમાં સંપૂર્ણ તંદુરસ્ત કિડનીની કાર્યક્ષમતામાં ઝડપથી, ટૂંકા સમય માટે ઘટાડો થાય છે.
લોહીમાં ક્રીએટીનીન અને યુરિયાનું પ્રમાણ વધારે હોય તે કિડની ફેલ્યર સૂચવે છે. કિડની ફેલ્યરના બે પ્રકાર છે :
એક્યુટ કિડની ફેલ્યર
એક્યુટ કિડની ફેલ્યરમાં બંને કિડનીઓ કેટલાક રોગને કારણે નુકસાન પામી થોડા સમય કામ કરવાનું બંધ કરી દે છે. એક્યુટ કિડની ફેલ્યરના મોટા ભાગના દર્દીઓમાં પેશાબની માત્રા ઓછી થઈ જાય છે. એક્યુટ કિડની ફેલ્યર થવાના મુખ્ય કારણો ઝાડા-ઊલટી, ઝેરી મલેરિયા, લોહીનું દબાણ એકાએક ઘટી જવું વગેરે છે. યોગ્ય દવા અને જરૂર પડે તો ડાયાલિસિસની સારવારથી આ પ્રકારે બગડેલી બંને કિડની ફરી સંપૂર્ણપણે કામ કરતી થઈ જાય છે. એક્યુટ કિડની ફેલ્યરને એક્યુટ કિડની ઈન્જરી પણ કહેવામાં આવે છે.
ક્રોનિક કિડની ફેલ્યર (સી.કે.ડી.)
ક્રોનિક કિડની ફેલ્યરમાં બંને કિડની ધીમેધીમે, લાંબા ગાળે, ન સુધરી શકે તે રીતે બગડે છે. લાંબા સમય પછી કિડની એવા તબક્કે પહોંચી જાય છે કે તે પોતાની કાર્યક્ષમતા સંપૂર્ણ ગુમાવી દે છે. સી.કે.ડી.ના અંતિમ અને જીવલેણ તબક્કાને એન્ડ સ્ટેજ કિડની (રીનલ) ડિસીઝ કહેવાય છે. સી.કે.ડી.ના શરૂઆતના તબક્કામાં ઘણી વખત કોઈ ચિહ્નો નથી હોતા તેથી રોગનું નિદાન થઈ શકતું નથી. આ રોગના મુખ્ય ચિહ્નો સોજા, ભૂખ ઓછી લાગવી, ઊલટી-ઊબકા આવવા, નબળાઈ લાગવી, નાની ઉંમરે લોહીનું દબાણ ખૂબ ઊંચું રહેવું વગેરે છે. ક્રોનિક કિડની ફેલ્યર થવાના મુખ્ય કારણો ડાયાબિટીસ, લોહીનું ઊંચુ દબાણ, કિડનીના જુદા જુદા રોગો વગેરે છે. ક્રોનિક કિડની ડિસીઝના નિદાન માટે પેશાબમાં પ્રોટીન જવું, લોહીમાં ક્રીએટીનીન અને યુરિયાનું પ્રમાણ વધવું અને સોનોગ્રાફીમાં કિડની નાની અને સંકોચાયેલી હોવી તે સામાન્ય રીતે જોવા મળતા અગત્યના ચિહ્નો છે.
લોહીમાં ક્રીએટીનીન અને યુરિયાનું પ્રમાણ કિડની કેટલી ખરાબ થઈ છે તેની માત્રા સૂચવે છે. કિડની વધુ બગડવા સાથે લોહીમાં ક્રીએટીનીન અને યુરિયાનું પ્રમાણ વધતું જાય છે.
ક્રોનિક કિડની ફેલ્યરમાં બંને કિડની ધીમેધીમે ન સુધરી શકે તે રીતે બગડે છે.
આ રોગના શરૂઆતના તબક્કામાં સારવાર દવા અને ખોરાકમાં પરેજી દ્વારા કરવામાં આવે છે. આ સારવારનો હેતુ કિડની વધુ બગડતી અટકાવવી અને દવાની મદદથી જ દર્દીની તબિયત બને તેટલો લાંબો સમય સારી રાખવાનો છે.
ડાયાલિસિસ :
બંને કિડની વધુ બગડે ત્યારે શરીરમાં બિનજરૂરી ઉત્સર્ગપદાર્થો અને પ્રવાહીની માત્રામાં વધારો થાય છે. આ પદાર્થોને કૃત્રિમ રીતે દૂર કરવાની પદ્ધતિને ડાયાલિસિસ કહે છે. ડાયાલિસિસથી કિડની ફેલ્યર મટી શકતું નથી. કિડની ફેલ્યરના અંતિમ તબક્કામાં દર્દીને જિંદગીભર નિયમિત ડાયાલિસિસ કરાવવું જરૂરી છે. જોકે સફળ કિડની ટ્રાન્સપ્લાન્ટેશન બાદ ડાયાલિસિસની જરૂર પડતી નથી.
ડાયાલિસિસના બે પ્રકાર છે :
૧. હિમોડાયાલિસિસ - લોહીનું ડાયાલિસિસ :
આ પ્રકારના ડાયાલિસિસમાં હિમોડાયાલિસિસ મશીનની મદદ વડે, કૃત્રિમ કિડની (ડાયાલાઈઝર)માં લોહીનું શુદ્ધીકરણ કરવામાં આવે છે. એ.વી. ફીસ્ચ્યુલા (કે ડબલ લ્યુંમેન કેથેટર)ની મદદથી શરીરમાંથી શુદ્ધીકરણ માટે લોહી મેળવવામાં આવે છે. સારી તબિયત જાળવવા દર્દીઓએ નિયમિતપણે, અઠવાડિયામાં બેથી ત્રણ વખત હિમોડાયાલિસિસ કરાવવું જરૂરી છે, જે દરમિયાન દર્દી પથારીમાં રહી સામાન્ય કાર્ય(નાસ્તો કરવો, વાંચવું, ટી.વી. જોવું વગેરે) કરી શકે છે. નિયમિતપણે હિમોડાયાલિસિસ કરાવતા દર્દીઓ સામાન્ય જિંદગી જીવી શકે છે. અને ફક્ત ડાયાલિસિસ માટે થોડો સમય હૉસ્પિટલ-હિમોડાયાલિસિસ યુનિટમાં આવે છે.
હાલના તબક્કે હિમોડાયાલિસિસ કરાવતા દર્દીઓની સંખ્યા પેટનું ડાયાલિસિસ (સી.એ.પી.ડી.) કરાવતા દર્દીઓ કરતા ઘણી વધારે છે.
૨. પેરિટોનીઅલ ડાયાલિસિસ - પેટનું ડાયાલિસિસ (સી.એ.પી.ડી.) :
આ પ્રકારનું ડાયાલિસિસ દર્દી પોતાની મેળે મશીન વગર ઘરે કરી શકે છે. સી.એ.પી.ડી.માં ખાસ જાતના નરમ, ઘણા છિદ્રો ધરાવતા કેથેટર દ્વારા પી.ડી. ફ્લ્યુડ પેટમાં દાખલ કરવામાં આવે છે. આ પ્રવાહી કેટલાકકલાકો બાદ બહાર કાઢવામાં આવે ત્યારે તેની સાથે શરીરમાંનો બિનજરૂરી કચરો અને પ્રવાહી પણબહાર નીકળી જાય છે. હિમોડાયાલિસિસ કરતાં વધુ ખર્ચઅને પેટમાં ચેપનું જોખમ તે સી.એ.પી.ડી.ના બે મુખ્યગેરફાયદાઓ છે.
કિડની વધુ બગડે ત્યારે કિડનીના કાર્યો કરતી કૃત્રિમ સારવાર એટલે ડાયાલિસિસ.
એક્યુટ ગ્લોમેરુલોનેફ્રાઈટિસ
બાળકોમાં સૌથી વધુ જોવા મળતો કિડનીનો રોગ એક્યુટ ગ્લોમેરુલોનેફ્રાઈટીસ છે.
કોઈ પણ ઉંમરે જોવા મળતો કિડનીનો આ રોગ બાળકોમાં વધુ જોવા મળે છે. આ રોગ સામાન્ય રીતે ગળાના ચેપ (ઉધરસ) કે ચામડીના ચેપ (ગુમડા) બાદ થાય છે. મોં પર સોજા આવવા અને પેશાબ લાલ આવવો તે આ રોગની મુખ્ય ફરિયાદ છે.
આ રોગની તપાસ દરમિયાન લોહીના દબાણમાં વધારો, પેશાબમાં પ્રોટીન અને રક્તકણની હાજરી અને કેટલીક વખત કિડની ફેલ્યર જોવા મળે છે. મોટા ભાગના બાળકોમાં યોગ્ય દવા વડે, ટૂંકા સમયમાં આ રોગ સંપૂર્ણ રીતે સુધરી જાય છે.
નેફ્રોટીક સિન્ડ્રોમ
કિડનીનો આ રોગ પણ અન્ય ઉંમર કરતાં બાળકોમાં વધુ જોવા મળે છે. આ રોગની મુખ્ય ફરિયાદ વારંવાર સોજા આવવા તે છે. આ રોગની લાક્ષણિકતા પેશાબમાં પ્રોટીન જવું, લોહીના રિપોર્ટમાં પ્રોટીન ઘટી જવું અને કોલેસ્ટ્રોલ વધી જવું તે છે. આ રોગમાં લોહીનું દબાણ વધતું નથી અને કિડની બગડવાની શક્યતા નહિવત્ રહે છે.
દવા દ્વારા સારવારથી રોગ મટી જવો, પણ વારંવાર રોગનો ઊથલો મારવા સાથે સોજા ફરી થવા તે નેફ્રોટીક સિન્ડ્રોમની ખાસિયત છે. આ પ્રકારે આ રોગ લાંબો સમય (કેટલાક વર્ષો સુધી) ચાલતો હોવાથી બાળક અને તેના કુટુંબીજનો માટે ધીરજની કસોટી સમાન બની રહે છે. પરંતુ મોટા ભાગના બાળકોમાં લાંબા ગાળે આ રોગ સંપૂર્ણ મટી જાય છે અને ત્યારબાદ દર્દીઓ સામાન્ય વ્યક્તિઓની જેમ તંદુરસ્ત જિંદગી જીવે છે.
મુખ્યત્વે બાળકોમાં વારંવાર વર્ષો સુધી સોજા આવજા થવાનું મુખ્ય કારણ નેફ્રોટીક સિન્ડ્રોમ છે.
પેશાબનો ચેપ
પેશાબમાં બળતરા થવી, વારંવાર પેશાબ કરવા જવું પડે, પેડુમાં દુખાવો થવો, તાવ આવવો વગેરે પેશાબના ચેપના મુખ્ય ચિહ્નો છે. પેશાબની તપાસમાં પરુની હાજરી આ રોગનું નિદાન સૂચવે છે.
મોટા ભાગના દર્દીઓમાં દવા દ્વારા આ ચેપ મટી જાય છે. બાળકોમાં આ રોગની સારવાર ખાસ તકેદારી માંગી લે છે. બાળકોમાં પેશાબના ચેપની મોડી અને અયોગ્ય સારવારને કારણે કિડનીને સુધરી ન શકે તેવું ગંભીર નુકસાન થવાનો ભય રહે છે.
વારંવાર પેશાબનો ચેપ થતો હોય તેવા દર્દીઓમાં મૂત્રમાર્ગમાં અવરોધ, પથરી, મૂત્રમાર્ગનો ટી.બી. વગેરે કારણોના નિદાન માટે તપાસ કરાવવી જરૂરી છે. બાળકોમાં પેશાબનો ચેપ વારંવાર થવાનું મુખ્ય કારણ વી.યુ.આર. છે. વી.યુ.આર. (વસાઈકો યુરેટરિકરિફલક્સ)માં મૂત્રાશય અને મૂત્રવાહિની વચ્ચે આવેલા વાલ્વના કાર્યમાં જન્મજાત ક્ષતિ હોય છે જેથી પેશાબ મૂત્રાશયમાંથી ઊંધો મૂત્રવાહિનીમાં, કિડની તરફ જાય છે.
પથરીની બીમારી
પથરી એ ઘણા દર્દીઓમાં જોવા મળતો એક મહત્ત્વનો કિડનીનો રોગ છે. પથરી સામાન્ય રીતે કિડની, મૂત્રવાહિની અને મૂત્રાશયમાં થતી જોવા મળે છે. પેટમાં અસહ્ય દુખાવો થવો, ઊલટી-ઊબકા થવા, પેશાબ લાલ આવવો વગેરે ચિહ્નો પથરીની બીમારી સૂચવે છે. કેટલાક દર્દીઓમાં પથરી હોવા છતાં જરા પણ દુખાવો થતો નથી, જેને સાઈલેન્ટ સ્ટોન કહે છે.
પેટનો એક્સ-રે અને સોનોગ્રાફી પથરીના નિદાન માટે સૌથી મહત્ત્વની તપાસ છે. નાની પથરી વધુ પાણી પીવાથી કુદરતી રીતે જ નીકળી જાય છે.
જો પથરીને કારણે વારંવાર અસહ્ય દુખાવો થતો હોય, પેશાબમાં વારંવાર લોહી કે રસી આવતા હોય, મૂત્રમાર્ગમાં અવરોધ થાય કે કિડનીને નુકસાન થતું હોય તો તે પથરી કાઢવી જરૂરી બને છે.
બાળકોમાં પેશાબના ચેપની અધૂરી તપાસ અને અપૂરતી સારવારથી કિડનીને સુધરી ન શકે તે રીતે નુકસાન થઈ શકે છે.
પથરી કાઢવા માટે સામાન્ય રીતે વપરાતી પદ્ધતિઓમાં લિથોટ્રીપ્સી, દૂરબીન (પી.સી.એન.એલ., સિસ્ટોસ્કોપી અને યુરેટરોસ્કોપી) દ્વારા સારવાર અને ઓપરેશન દ્વારા પથરી દૂર કરવી વગેરે છે. ૮૦% દર્દીઓમાં પથરી ફરીથી થઈ શકે છે તેથી હંમેશા પ્રવાહી વધારે લેવું, ખોરાકમાં પરેજી રાખવી અને સૂચના મુજબ ડૉક્ટર પાસે તપાસ કરાવવી જરૂરી છે.
પ્રોસ્ટેટની બીમારી-બી.પી.એચ. (બીનાઈન પ્રોસ્ટેટિક હાઈપરટ્રોફી)
પ્રોસ્ટેટ ગ્રંથિ ફક્ત પુરુષોમાં જ હોય છે. મૂત્રાશયમાંથી પેશાબ બહાર લઈ જતી નળી મૂત્રનલિકાનો શરૂઆતનો ભાગ પ્રોસ્ટેટ ગ્રંથિ વચ્ચેથી પસાર થાય છે.
મોટી ઉંમરે પુરુષોમાં પ્રોસ્ટેટનું કદ વધવાને લીધે પેશાબ ઉતરવામાં થતી તકલીફને બી.પી.એચ. કહે છે. રાત્રે વારંવાર કરવા જવું પેશાબની ધાર પાતળી જોર કરવાથી જ ઉતરે વગેરે ફરિયાદ બી.પી.એચ.ની તકલીફ સૂચવે છે.
બી.પી.એચ.ના શરૂઆતના તબક્કાની સારવાર દવા દ્વારા થાય છે. દવા લેવા છતાં સંતોષજનક સુધારો ન થાય તે તબક્કે, થોડા દર્દીઓમાં દૂરબીન દ્વારા સારવાર (ટી.યુ.આર.પી.) જરૂરી બને છે.
પુરુષોમાં મોટી ઉંમરે પેશાબ કરવામાં થતી તકલીફનું મુખ્ય કારણ બી.પી.એચ. છે.