Когда почки перестают функционировать, больным начинают проводить диализ. Гемодиализ является жизненно необходимой заместительной почечной терапией для людей с тяжелой почечной недостаточностью и представляет собой искусственный процесс очищения крови вне организма при помощи специального аппарата искуственная почка, при котором токсичные отходы и лишняя вода удаляются из организма, а очищенная кровь возвращается обратно.
Как диализ помогает людям с тяжелой почечной недостаточностью?
Диализ помогает организму, выполняя следующие функции пораженных почек:
- Очистка крови путем удаления отходов, таких как креатинин, мочевина и т.д.
- Удаление излишков жидкости и поддержания нужного количества воды в организме.
- Коррекция дисбаланса необходимых химических веществ, таких как натрий, калий и бикарбонат.
Тем не менее, искусственная почка не может выполнять функции здоровых почек, связанных с поддержанием должного уровня гемоглобина, а так же с поддержанием здоровья костей, но для этого дополнительно применяются специальные лекарства.
Когда нужен диализ?
Когда функция почек уменьшается на 85-90% (терминальная стадия болезни почек), почки больше не удаляют достаточно отходов и жидкости из организма, что приводит к таким симптомам, как тошнота, рвота, усталость, отеки и одышка. На этой стадии ответ ХБ П на лекарственные препараты является недостаточным, и пациент нуждается в диализе. Человек у с ХБП обычно требуется диализ, когда в анализе крови уровень креатинина 700 мкмоль/л или более у пациента массой около 70 кг.
Диализ - быстрое и эффективное лечение в коррекции симптомову пациентов с тяжелой почечной недостаточностью.
Может ли диализ вылечить хроническую болезнь почек?
Нет. Хроническая болезнь почек неизлечима, и пациент с терминальной стадией почечной недостаточности нуждается в процедурах диализа на протяжении всей жизни до того момента, пока не будет произведена пересадка почек. Только в случае острой почечной недостаточности диализ необходим на короткий период времени, пока почки не восстанавливаются.
Какие бывают типы диализа?
Есть два основных вида диализа - гемодиализ и перитонеальный диализ.
Гемодиализ: гемодиализ (ГД) является наиболее распространенным методом, используемым для лечения при терминальной стадии болезни почек . Это процес с удаления отходов и лишней жидкости из крови с помощью аппарата искусственная почка.
Перитонеальный диализ: перитонеальный диализ (ПД) является эффективным методом лечения терминальной стадии болезни почек. Мягкая трубка, которая называется катетером, устанавливается в брюшную полость при этом виде диализа. С помощью катетера диализный раствор из пластиковых одноразовых пакетов заливают в брюшную полость, которая удаляет шлаки и лишнюю жидкость из организма. ПД выполняется в в домашних условиях и, как правило, без специальной машины.
Диализ не может вылечить почечную недостаточность, но он помогаетпациентамжить комфортно, несмотря на почечную недостаточность.
Какие факторы определяют выбор диализа у пациентов?
Гемодиализ и перитонеальный диализ являются эффективными методами для лечения больных с терминальной стадией болезни почек. Нет определенного метода, который бы подходил для всех одинаково хорошо. После рассмотрения преимуществ и недостатков каждого метода выбор между ГД или ПД выполняется совместно с пациентом, членами его семьи и нефрологом. Основные факторы, влияющие на этот выбор, - это стоимость лечения, возраст, сопутствующие заболевания, наличие остаточной функции почек, отдаленность места жительства от диализного центра, уровня образованности, мобильности пациента, образа жизни.
Следует ли диализным пациентам следовать специальной диете?
Да. Общие рекомендации по питанию для пациентов на диализе - это ограничение натрия , калия , фосфора и потребления жидкости. Диализные пациенты должны следовать этим диетическим рекомендациям, но ограничения в питании уменьшаются после начала диализа. Большинству людей на диализе, рекомендуется придерживаться диеты с высоким содержанием белка, высокой калорийностью, витаминами и минералами.
Что такое “сухой вес”?
Слово “сухой вес” обычно используется в отношении диализных больных. Это вес человека после удаления всего избытка жидкости диализом. Значение “сухого веса” должно корректироваться время от времени, в соответствии с актуальным весом человека.
Даже после начала диализа диетические ограничениядолжны быть продолжены.
Гемодиализ
Гемодиализ (ГД) является наиболее популярным методом лечения при терминальной стадии болезни почек. Во время гемодиализа кровь очищают с помощью диализа и диализатора.
Как проходит гемодиализ?
Чаще всего гемодиализ проводится в центрах диализа под присмотром врачей, медсестер и диализных техников.
- Насос диализной машины со скоростью 300-400 мл в минуту перекачивает кровь из организма в диализатор (пластиковый целиндр с полупроницаемой мембраной) через гибкие шланги. В систему постоянно вводится гепарин, чтобы предотвратить свертываемость крови.
- Диализатор - это специальный фильтр, который удаляет лишнюю жидкость и токсины. Диализатор очищает кровь с помощью специального раствора, который называется диализат. Он готовится с помощью аппарата искуственная почка.
- После того, как кровь очищается, машина возвращает её обратно в организм.
- Гемодиализ обычно проводят три раза в неделю, и каждый сеанс очищения крови длится от четырех часов.
Как кровь забирается для очистки и возвращается обратно в организм в процессе гемодиализа?
Существуют три наиболее распространенных типа сосудистого доступа для гемодиализа: центральные венозные катетеры, нативные артериовенозные фистулы (АВФ) и синтетические сосудистые протезы.
Гемодиализ проводится регулярно три раза в неделю в течение всей жизни при терминальной стадии болезни почек.
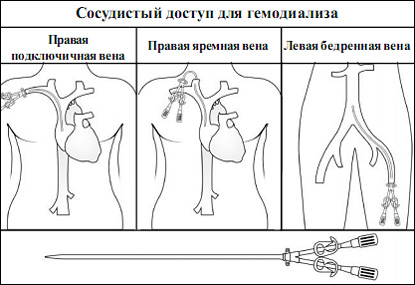
1. Центральные венозные катетеры
- Для немедленного начала лечения гемодиализом устанавливают центральный венозный катетер. Этот метод является наиболее распространенным и эффективным.
- Данный метод сосудистого доступа идеально подходит для краткосрочного использования до формирования АВФ или сосудистого протеза.
- Для гемодиализа катетер устанавливается в крупную вену шеи, груди или ноги в области паха (внутренняя яремная, подключичная и бедренная вены соответственно). С помощью такого катетера кровь со скоростью около 300 мл мин может забираться на диализе.
- Катетеры это гибкие полые трубки с двумя просветами. Кровь забирают из организма через один конец. Далее кровь поступает в схему диализа, и возвращается к телу из другого конца.
- Венозные катетеры обычно используются для временного доступа из-за риска инфекций и свертывания.
- Доступны два типа венозных катетеров: туннельные, манжеточные или постоянные (используют в течение нескольких месяцев) и временные (используют в течение нескольких недель).
2. АВ фистулы
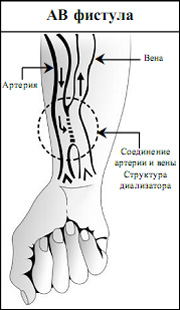
- Артериовенозная или АВ фистула является наиболее распространенным и лучшим вариантом сосудистого доступа для длительного гемодиализа, потому что они работают дольше, и менее подвержены инфекциям и тромбозам.
- В АВ фистуле артерия и вена хирургически соединены друг с другом. Фистула, как правило, сформирована в предплечье у запястья (соединены лучевая артерия и головная вены).
- Большое количество крови из артерии поступает в вену под большим давлением. Через несколько недель или месяцев вена расширяется и перекачивает через себя больше крови - этот процесс называется созреванием. Так как фистуле требуется время для созревания, фистула не может быть
использована для гемодиализа сразу же после ее формирования.
- Для проведения гемодиализа две иглы большого диаметра вводят в фистулу - одну для того, чтобы доставить кровь до диализатора, а другую для возврата очищенной крови в организм.
- АВ фистула работает в течение многих лет, если за ней хорошо следить. Все обычные, ежедневные действия могут легко выполнться рукой с АВ фистулой.
Почему фистула нуждается в особом уходе?
- Жизнь человека с конечной стадией ХБП зависит от регулярного и адекватного гемодиализа. Доступность достаточного количества крови из АВ фистулы имеет огромное значение для адекватного гемодиализа, поэтому АВ фистулу называют “Линией жизни” для человека на гемодиализе. Специальный уход за фистулой обеспечивает адекватный поток крови в течение длительного периода времени.
- Большой объем крови под высоким давлением течет по венам фистулы. Случайное повреждение таких расширенных вен может привести к обильному кровотечению, и внезапной потере крови в большом объеме, что может быть опасно для жизни. Поэтому следует обязательно уделять разумное внимание защите АВ фистулы.
АВ фистула это “линия жизни” у больных ХБП.Без нее многолетний гемодиализ не представляется возможным.
Забота о фистуле
Правильный регулярный уход и защита фистулы обеспечивает адекватный поток крови в течение многих лет. Важные меры предосторожности, чтобы сохранить фистулу здоровой и работает в течение длительного периода времени следующие:
Предотвратить инфекцию
- Всегда держите сторону, где находится фистула в чистоте, ежедневно мойте руку с сосудистым доступом и перед каждым диализом.
Защита АВ фистулы
- Используйте фистульную сторону руки только для диализа. Не позволяйте никому делать в неё уколы, забирать кровь или измерять артериальное давление на фистульной руке.
- Избегайте травм фистулы. Не носите украшения, обтягивающую одежду, или наручные часы на руке с сосудистым доступом. Случайное повреждение фистулы может привести к внезапному обильному кровотечению, которое может быть опасным для жизни. Для остановки кровотечения необходимо сразу сильно надавить на место кровотечения другой рукой или использовать тугую повязку. После остановки кровотечения обратитесь к врачу. Разумно самостоятельно начать бороться с кровотечением не откладывая, после чего можно обратиться в больницу.
- Не поднимайте тяжелые предметы рукой с доступом. Избегайте давления на руку. Будьте осторожны: не спите на руке с АВ фистулой. Не стоит осуществлять опасные работы, при которых можно травмировать фистулу (например самостоятельно чинить автомобиль)
Для обеспечения адекватного кровотока и эффективнойдолгой работыфистулыза ней очень важен особый уход.
Обеспечение работы АВ фистулы
- Регулярно проверяйте поток крови по фистуле. Когда фистула работает правильно, вы ощущаете вибрацию, если прикоснуться к ней рукой (шум фистулы). Это необходимо делать три раза в день (перед завтраком, обедом и ужином). Если вибрация отсутствует - немедленно обратитесь к врачу или персоналу центра диализа. Раннее обнаружение остановки фистулы и своевременное решение проблемы с растворением или удалением тромба может спасти АВ фистулу.
- Низкое кровяное давление влечет за собой риск тромбоза фистулы и, следовательно, должно быть под контролем.
Регулярные физические упражнения
- Регулярные физические упражнения могут улучшить созревание фистулы. Даже после начала гемодиализа регулярные физические упражнения руки с доступом помогают укрепить АВ фистулу.
Сосудистый протез
- Сосудистый протез является еще одной формой долгосрочного доступа для диализа, который может быть использован, когда состояние вен пациента неудовлетворительное для формирования фистулы или АВ фистула перестала работать.
- При сосудистом протезе артерия хирургически соединена с веной коротким куском синтетической мягкой трубки, которая имплантируется под кожу. Во время процедуры гемодиализа иглы вводят в этот протез.
- По сравнению с АВ фистулой, протез имеет более высокий риск тромбоза, инфекции и, как правило, работает не так долго, как АВ фистула.
Гемодиализный аппарат при помощи диализного фильтра очищаеткровь и поддерживает баланс жидкости, электролитов и кислот.
Каковы функции аппарата гемодиализа?
Важными функциями диализного аппарата являются:
- Диализный аппарат перекачивает кровь и мониторирует
поток крови из тела в диализатор для очистки.
- Машина готовит специальный раствор для диализа
(диализат), который поступает в диализатор для очистки
крови. Машина тщательно регулирует и контролирует
концентрацию электролитов, температуру, объем и
давление диализата. Эти параметры можно изменить в
соответствии с потребностью пациента. Такой раствор
удаляет отходы и излишки воды из организма через
диализатор.
- Машина имеет различные защитные устройства для
обеспечения безопасности пациента такие как: датчик
обнаружения утечки крови из диализатора или присутствие
воздуха в контуре крови.
- Компьютерная модель гемодиализного аппарата с
отображением различных параметров на передней панели
экрана и различные сигналы тревог обеспечивают удобство,
точность и безопасность выполнения процедуры диализа.
- В процессе гемодиализа кровь проходит через диализатор
(искусственную почку), где происходит очистка крови.
- Диализатор имеет примерно 20 см в длину и 5 см в ширину.
Это пластиковый цилиндр, внутри которого находятся
тысячи нитевидных полых волокон, каждая из которых
является синтетической полупроницаемой мембраной.
В процессе гемодиализа диализатор выполняет
рольфильтра, где происходит процесс очищения крови.
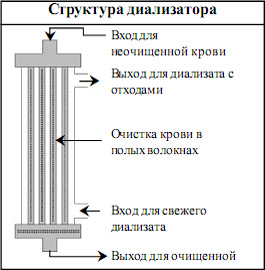
- Эти полые волокна
соединены друг с
другом в верхней и
нижней части
цилиндра и
о б р а з у ю т
“отделение крови”.
Кровь поступает в
“отделение крови”
по полым
волокнам из
отверстия или
порта крови одного
конца и выходит с
другого конца после очистки.
- Диализный раствор поступает от одного конца диализатора,
протекает по внешней стороне волокон (“отделение
диализирующего раствора”) и выходит с другого конца.
Очистка крови в диализаторе
- В процессе гемодиализа кровь перекачивается с помощью
аппарата и входит в диализатор через один конец, затем
распределяется в тысячах капилляроподобных полых
волокнах. Диализирующий раствор поступает в другой
конец диализатора и идет по внешней стороне волокон по
“отделению диализирующего раствора”.
Процесс гемодиализа
- Каждую минуту около 300 мл крови и 600 мл раствора
диализа непрерывно текут в противоположном
направлении в диализаторе во время гемодиализа.
Полупроницаемая мембрана из полых волокон, которая
отделяет кровь и диализат, позволяет удалять отходы и
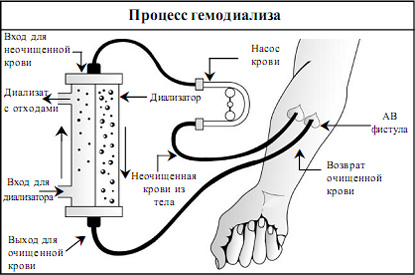
лишнюю жидкость, перемещая их из пространства крови в
пространство диализного раствора.
- Кровь выходит их другого конца диализатора после очистки.
Диализный раствор с токсичными веществами и лишней
жидкостью, которые удаляются из крови выходят из конца
диализатора, в который поступает кровь.
- В процессе гемодиализа вся кровь пациента проходит через
аппарат примерно 12 раз. После четырех часов гемодиализа
уровни мочевины и креатинина в крови сильно
уменьшаются, лишняя жидкость удаляется из организма и
электролитные нарушения корректируются.
Что такое диализат и каковы его функции в гемодиализе?
- Диализат (диализирующий раствор) является специальной
жидкостью, которая используется в гемодиализе для
удаления отходов и лишней жидкость из крови.
- Состав стандартного диализата напоминает нормальную
внеклеточную жидкость, но в соответствии с потребностью
пациента ее состав может быть изменен.
- Диализат готовит аппарат путем смешивания 30 частей сильно очищенной воды с одной частью диализного концентрата.
- Диализный концентрат - это специальная жидкость, которая содержит высокие концентрации электролитов, минералов и бикарбоната. Продаётся, как правило, в канистре, или разводится в диализном центре из сухого порошка.
- Для приготовления диализирующего раствора сетевую воду очищают рядом последовательных действий, таких как очистка через песчаный фильтр, угольный фильтр. Воду смягчают, пропускают через аппарат обратного осмоса, иногда деионизируют и обрабатывают ультрафиолетом.
- Вода, очищенная подобным образом, становится свободной от грязи, взвешенных и химических примесей, минералов, бактерий и эндотоксинов.
- для безопасного гемодиализа необходима ультрачистая вода, так как пациент подвергается контакту с примерно 150 литрами воды в течение каждого сеанса гемодиализа.
- Для защиты пациентов вода для гемодиализа тщательно очищается. Контроль качества очистки воды является очень важным.
Где проводится гемодиализ?
Гемодиализ обычно проводится в больнице или специализированном центре обученными сотрудниками под наблюдением врача. У очень немногих пациентов гемодиализ проводится в домашних условиях. Домашний гемодиализ осуществляется у стабильных пациентов, так как требует соответствующей подготовки, помощи со стороны семьи, достаточного пространства и финансов.
Диализат корректирует дисбаланс электролитови удаляетотходы в процессе диализа.
Гемодиализ - это больно? Что делает пациент во время диализа?
Нет. Гемодиализ не является болезненной процедурой, за исключением боли во время введения иглы. Пациент на гемодиализе посещает больницу для диализа и возвращается домой после того, как процедура закончится. Пациенты обычно проводят четыре часа диализа отдыхая. Спят, читают, слушают музыку или смотрят телевизор . Во время диализа пациенты предпочитают легкие закуски и горячие или холодные напитки.
Каковы наиболее распространенные проблемы во время гемодиализа?
Общие проблемы во время гемодиализа - низкое кровяное давление (гипотония), тошнота/рвота, мышечные судороги, слабость и головная боль.
Каковы преимущества и недостатки гемодиализа? Преимущества гемодиализа:
- Гемодиализ проводят обученные медсестры или специалисты, так что это безопасно, менее напряженно и комфортно для пациентов.
- Гемодиализ является более быстрым и эффективным методом, он занимает значительно меньше времени, чем перитонеальный диализ.
- Центр гемодиализа предоставляет собой площадку для встречи и взаимодействия с другими пациентами с подобными проблемами. Такое взаимодействие уменьшает стресс, и пациент может общаться в компании других пациентов.
Основные преимущества гемодиализа этобезопасность, эффективность и комфорт.
- Больше свободного времени, ведь гемодиализ проводится всего три дня в неделю.
- Малый риск заражения.
- Гемодиализ является менее дорогостоящим, чем перитонеальный диализ в большинстве стран и центров.
Недостатки гемодиализа:
- Регулярные поездки в центр для гемодиализа могут быть неудобны и отнимают много времени, особенно когда диализ центр находится далеко.
- На гемодиализе нужно следовать постоянному графику. Пациент должен планировать все свои действия с учетом процедур гемодиализа.
- Введения иглы для гемодиализа для некоторых пациентов является болезненным.
- Меньше свободы в диете. Пациенту на гемодиализе необходимо придерживаться ограничений в потреблении жидкости, соли и калия, а также продуктов, богатых фосфором.
- Более высокий риск заражения вирусамии, в частности, гепатитом.
Основным недостатком гемодиализа является необходимостьрегулярно посещать больницу или специализированный центр три раза в неделю.
Что можно, а что нельзя делать пациентам, находящимся на гемодиализе
- Пациенты с терминальной стадией болезни почек, которые находятся на диализе, должны регулярно, три раза в неделю посещать гемодиализ. Регулярный диализ важен для здоровья в долгосрочной перспективе. Пропуск процедур, нерегулярный или недостаточный гемодиализ моryт быть вредным, а иногда и приводить летальному исходу.
- Ограничение жидкости и соли очень важны для контроля набора веса между двумя процедурами диализа. Ограничьте продукты, богатые калием и фосфором. Увеличение потребления белка очень важно.
- Недостаточное питание является распространенной проблемой среди диализных пациентов и приводит к плохим результатам. Недостаток пищевого белка и потеря белка во время диализа приводит к недостаточности питания. Таким образом, для пациентов на диализе рекомендуется диета с высоким содержанием белка и повышенным потреблением калорий.
- Пациентам на диализе по назначению врача могут быть добавлены водорастворимые витамины, включая витамины групп B и C. Избегайте поливитаминов, опускающихся в аптеках без рецепта, потому что они могут не содержать все необходимые витамины и витамины могут быть в недостаточной дозе для диализных пациентов. В них также могут содержаться витамины А, Е и К или минералы, которые могут быть вредны для диализных пациентов.
- Кальций и витамин D могут быть назначены в зависимости от уровней кальция, фосфора, и уровня гормона паращитовидных желез.
У пациентов на гемодиализе ограничение потребления жидкости и соливажно для контроля набора веса между двумя диализами.
- Ведите правильный образ жизни и соблюдайте общие мероприятия, такие как отказ от курения, поддержание здорового веса, регулярные физические упражнения, ограничение потребления алкоголя и т.д.
Когда человеку, находящемуся на гемодиализе следует обратиться к диализному врачу или медсестре?
Пациенту на гемодиализе следует немедленно обратиться к диализному врачу или медсестре, если:
- Началось кровотечение из AV фистулы или катетера.
- Фистула больше не шумит и не вибрирует.
- Неожиданно увеличился вес, появились отеки или одышка.
- Появилась боль в груди, очень медленный или быстрый сердечный ритм.
- Высокое или низкое кровяное давление.
- Сознание пациента спутанное, пациент сонный, находится в бессознательном состоянии, или развиваются судороги.
- Лихорадка, озноб, сильная рвота, кровь в рвоте или тяжелая слабость.
Пациенты на гемодиализе должны отказаться от курения, поддерживатьздоровый вес и регулярно выполнять физические упражнения.
Перитонеальный диализ
Перитонеальный диализ является еще одной формой диализа для пациентов с заболеваниями почек в терминальной стадии, который широко признан и эффективен. Это наиболее распространенный способ проведения диализа на дому.
Что такое перитонеальный диализ?
- Брюшина - это тонкая мембрана, которая выстилает брюшную полость и поддерживает, кишечник и другие органы брюшной полости.
- Перитонеальная мембрана является естественной полупроницаемой мембраной, которая позволяет через нее извлекать токсины из крови.
- Перитонеальный диализ представляет собой процесс очистки крови через брюшину.
Какие типы перитонеального диализа?
Виды перитонеального диализа:
- Периодический перитонеальный диализ (ППД)
- Постоянный амбулаторный перитонеальный диализ (ПАПД)
- Непрерывный автоматизированный (циклический) перитонеальный диализ (АПД).
1. иодический перитонеальный диализ (ППД)
- Периодический перитонеальный диализ (ППД) является ценным и эффективным вариантом для краткосрочного диализа у госпитализированных пациентов. ППД широко используется при острой почечной недостаточности, у детей, в экстренных случаях при терминальной стадии болезни почек.
- При ППД специальный пластиковый катетер с множественными отверстиями помещают в брюшную полость пациента и с помощью специального раствора – диализата выполняется диализ.
- ППД длится в течение 24-36 часов и используется от 30 до 40 литров диализата раствора во время лечения.
- ППД повторяется через короткие промежутки времени от 1 до 3-х дней, в соответствии с потребностью пациента.
ПАПД является одним из видов диализа, который может быть выполненпациентами в домашних условиях специализированной жидкостью.
2. Постоянный амбулаторный перитонеальный диализ (ПАПД)
Что такое ПАПД?
ПАПД означает: П - постоянный означает непрерывный процесс (лечение без остановки в течение 24 часов в сутки, 7 дней в неделю).
А - амбулаторный означает, что пациент может ходить и выполнять обычные виды деятельности.
П - перитонеальная мембрана в области живота работает как фильтр.
Д - диализ представляет собой способ очистки крови. Постоянный амбулаторный перитонеальный диализ (ПАПД) является одной из форм диализа, который может быть выполнен человеком в домашних условиях без использования машины. Так как ПАПД обеспечивает удобство и независимость - это популярный способ диализа в развитых странах.
Процесс ПАПД
Катетер для ПАПД: для непрерывного амбулаторного перитонеального диализа (ПАПД) используется мягкая, тонкая, гибкая силиконовая трубка с многочисленными боковыми отверстиями. Она называется катетер для ПАПД. Катетер хирургически имплантируется в брюшную полость пациента в качестве постоянного доступа для перитонеального диализа. Катетер обычно имплантируется через стенку живота пациента примерно на дюйм ниже пупка. Катетер ПАПД устанавливается за 10-14 дней до начала диализа. Как фистула в гемодиализе, катетер для ПД является “линией жизни” у пациентов на ПАПД.
ПАПД необходимо проводить тщательно каждый деньв установленное время без каких-либо выходных.
Методика постоянного амбулаторного перитонеального диализа (ПАПД):
Метод ПАПД состоит из трех этапов: Заполните, выдержите, опорожните.
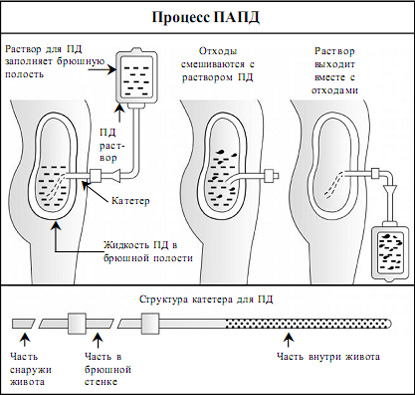
Заполните: через катетер два литра жидкости для
перитонеального диализа из мешка через стерильную
пластиковую трубку заливается в брюшную полость под
действием силы тяжести, где контактирует с брюшиной. После
того, как жидкость переходит в организм, пустой мешок из под
раствора сворачивают и хранят до следующего лечения.
Выдержите: Жидкость для ПД (диализат) остается в брюшной
полости около 4-6 часов в течение дня и около 6-8 часов в
ночное время. Время пока жидкость для ПД остается в
брюшной полости называется временем выдержки. В это
время происходит процесс очистки.
Процесс ПАПД
Брюшина работает как фильтр, который позволяет шлакам и
лишней жидкости перейти из крови в жидкость ПД. В течение
этого периода пациент может свободно ходить.
Опорожните: По истечении времени выдержки жидкость ПД
с продуктами отходов сливается через катетер в пустой мешок
(который был свернут и хранился). Мешок с жидкостью
взвешивают, а затем выбрасывают. Вышедшая жидкость
должна быть прозрачной.
Опорожнение жидкости ПД из брюшной полости и замена ее
свежим раствором занимает примерно 30-40 минут. Этот
процесс заполнения и опорожнения называется обмен. Обмен
может быть сделан от 3 до 5 раз в течение дня, и один раз за
ночь. Обмен ночью делается прямо перед сном, и раствор
остается в брюшной полости на всю ночь. Процесс ПАПД
выполняется строго в соответствии с требованиями асептики
и мерами предосторожности.
Непрерывный циклический перитонеальный диализ осуществляется
дома с помощью автоматизированного аппарата.
3. АПД или непрерывный циклический перитонеальный диализ (НЦПД)
Автоматизированный перитонеальный диализ (АПД) илинепрерывный циклический перитонеальный диализ (НЦДП) является непрерывным методом диализа, к оторый проводят дома к аждый день спомощью с пециального аппарата. Во время АПД аппарат автоматически заполняет раствор для ПД в брюшную полость и опорожняет ее. Каждый цикл обычно длится 1-2 часа , и обмен осуществляется четыре- пять раз. АПД длится 8 - 10 часов в течение ночи, когда человек спит. Утром, когда машина отключена, 2-3 литра жидкости для ПД обычно остается в брюшной полости. Раствор остается в брюшной полости в дневное время и сливается в вечернее или ночное время, когда аппарат подключен. Основные преимущества АПД - это свобода для ежедневной деятельности в дневное время, так как процесс состоит только из одного подключения и отключения к машине в течение 24 часов. Это обеспечивает комфорт и снижает риск перитонита. Основными недостатками АПД являются стоимость и сложность.
Основными недостатками АПД являютсястоимость и сложность.
Что такое жидкость для ПД, которая используется в ПАПД?
ПД жидкость (диализат) является стерильным раствором, богатым минералами и глюкозой. Он используется во время перитонеального диализа. В зависимости от содержания глюкозы доступны три разных раствора по концентрации (1,5%, 2,5% и 4,5%). Глюкоза врастворе позволяет удалить жидкость из организма. В зависимости от объема удаляемой жидкости пациенту доступны разные по концентрации растворы. Для большего удаления жидкости используется раствор с высокой концентрацией. В настоящее время доступны новые растворы для ПД, которые содержат айкодекстрин вместо глюкозы. Преимущество новой формулы состоит в том, что она удаляет жидкость из организма медленно. Новый раствор рекомендуется для больных диабетом или пациентов с избыточным весом, так как его использование ограничено одним циклом в день. Мешки с растворами для ПД доступны в различных объемах, начиная от 1000 мл до 2500 мл.
Каковы проблемы наиболее распространены при ПАПД?
Основными осложнениями постоянного амбулаторного перитонеального диализа являются:
Инфекции : наиболее распространенной серьезной проблемой у человека на ПАПД является перитонит - инфекция брюшины. Боль в животе, лихорадка, озноб и мутная жидкость, выходящая из брюшной полости - наиболее частые симптомы перитонита. Чтобы избежать этой проблемы процедура ПАПД должна быть проведена строго в соответствии с требованиями асептики и мер предосторожности. Лечение перитонита включает в себя употребление антибиотиков широкого спектра действия, посев на микрофлору (что позволяет сделать точный выбор антибиотика), удаление к атетера может б ыть необходимо для некоторых пациентов. Инфекция может также развиваться на месте входа катетера. Другие проблемы: вздутие живота, ослабление мышц брюшного пресса, вызывающее грыжу, перегрузка жидкостью, отек мошонки, запоры, боли в спине, плохой отток из дренажа, утечки жидкости и увеличение веса являются общими проблемами у пациентов на ПАПД.
Меры предосторожности для профилактикиинфицирования крайне важны у пациентов на ПАПД.
Преимущества ПАПД
- Меньше диетических ограничений и ограничений в потреблении жидкости.
- Больше свободы. Диализ можно проводить дома, на работе или в дороге. Можно заниматься обычной деятельностью, в то время как идет диализ. Пациент может делать ПАПД самостоятельно - нет необходимости в аппарате, больничном персонале или членах семьи.
- Нет привязанности к фиксированному графику диализа по три раза в неделю и болезненных уколов иглой.
- Лучше контроль над артериальной гипертензией и анемией.
- Легче переносится, т.к. кровь очищается непрерывно, в отличии от гемодиализа - нет резких колебаний три раза в неделю или дискомфорта.
Недостатки ПАПД
- Риск инфицирования брюшины и места выхода катетера.
- Человек должен тщательно выполнять 3-5 обмена в день, 365 дней в году без выходных. Придерживаться всех инструкций и строго поддерживать соответствующий уровень чистоты, довольно сложно.
Основными преимуществами ПАПД являются свобода передвижения, удобства спланированием времени и меньшее количество ограничений в диете.
- Перманентный катетер и жидкость в брюшной полости может явиться причиной дискомфорта, и а изменение внешнего вида может быть приемлемым не для всех.
- Сахар в диализном растворе может привести к увеличению веса и гипертриглицеридемии.
- Хранение резерва тяжелых мешков ПД дома весьма затруднительно.
Какие диетические изменения рекомендуются для человека на ПАПД?
Диета для лиц на ПАПД является очень важной и немного отличается от диеты для лиц на гемодиализе.
- Диета с высоким содержанием белка необходима во избежание белковой недостаточности из-за постоянной потери белка во время перитонеального диализа.
- Снизьте калорийность, чтобы избежать увеличения веса. Раствор для ПД имеет глюкозу, которая постоянно дает углеводы человеку на ПАПД.
- Ограничения потребления соли и жидкости менее строгие, чем на гемодиализе.
- Ограничены продукты, богатые калием и фосфором.
- Для предотвращения запоров следует увеличить продукты, богатые клетчаткой.
Больные на ПАПД должны придерживаться диеты с высоким содержаниембелка, чтобы избежать недостаточного питания и уменьшить риск инфекций.
Когда человеку на ПАПД следует обратиться к диализной
медсестре или врачу?
Пациенту на ПАПД следует немедленно обратиться к
диализной медсестре или врачу, если у него:
- Боль в животе, лихорадка или озноб.
- Жидкость после ПД мутная или содержит кровь.
- Боль, гной, покраснение, отек или более теплая кожа около
выхода катетера.
- Поток раствора для ПД блокирован на входе или на выходе
из брюшной полости или начался запор.
- Неожиданное увеличение веса, значительные отеки, одышка
и развитие тяжелой артериальной гипертензии
(предположительно из-за перегрузки жидкостью). Низкое
кровяное давление, снижение веса, судороги и
головокружение (предположительно из-за дефицита
жидкости).