Nhiễm trùng đường tiết niệu là một bệnh phổ biến ở trẻ em gây ra những vấn đề sức khỏe ngắn hạn và dài hạn.
Tại sao nhiễm trùng đường tiết niệu ở trẻ em cần được quan tâm cấp thiết và điều trị ngay lập tức khác với người trưởng thành?
Trẻ em bị nhiễm trùng đường tiết niệu cần được quan tâm, chú ý ngay lập tức vì:
- Đây là một nguyên nhân gây ra sốt ở trẻ nhỏ thường gặp và đứng hàng thứ 3 trong những bệnh lý nhiễm trùng phổ biến ở trẻ em sau nhiễm trùng đường hô hấp và tiêu chảy.
- Điều trị không thích hợp và điều trị chậm trễ có thể gây tổn thương thận vĩnh viễn. Nhiễm trùng đường tiết niệu tái diễn tạo thành những vết sẹo trong thận và về lâu dài có thế dẫn tới tăng huyết áp, thận kém phát triển và thận chí là bệnh thận mạn.
- Chẩn đoán thường bị bỏ sót do bệnh có các dạng biểu hiện rất khác nhau. Cần rất cảnh giác và luôn nghĩ tới nhiễm trùng đường tiết niệu để chẩn đoán được bệnh.
- Có nguy cơ tái phát cao.
Những yếu tố nào thúc đẩy nhiễm trùng đường tiết niệu ở trẻ em?
Các yếu tố nguy cơ gây nhiễm trùng đường tiết niệu ở trẻ em là:
- Đường niệu đạo ngắn hơn làm bệnh thường gặp hơn ở bé gái.
- Lau từ phía sau ra phía trước (thay vì từ trước ra sau) sau khi đi vệ sinh.
- Bất thường cấu trúc đường tiết niệu (ví dụ van niệu đạo sau).
- Có dị tật bẩm sinh đường tiết niệu như trào ngược bàng quang niệu quản (nước tiểu trào ngược bất thường từ bàng quang lên niệu quản và lên thận) và van niệu đạo sau.
- Bé trai không được cắt bao quy đầu dễ bị nhiễm trùng đường tiết niệu hơn những bé được cắt bao quy đầu.
- Sỏi đường tiết niệu.
- Những nguyên nhân khác: táo bón, vệ sinh vùng sinh dục kém, đặt ống sonde tiểu kéo dài hoặc có tiền sử gia đình nhiễm trùng đường tiết niệu.
Nhiễm khuẩn đường tiết niệu là nguyên nhân thường gặp gây sốt ở trẻ nhỏ.
Các triệu chứng của nhiễm trùng đường tiết niệu
Những trẻ lớn hơn có thể kêu có vấn đề khi đi tiểu. Các triệu chứng thường gặp của nhiễm trùng đường tiết niệu ở trẻ lớn hơn cũng giống ở người trưởng thành và đã được mô tả trong chương 18.
Những trẻ nhỏ không thể nói hay kêu ca được. Thường thấy trẻ khóc khi đi tiểu, tiểu khó hoặc đau khi đi tiểu, nước tiểu có mùi hôi và trẻ bị sốt không rõ lý do. Những trẻ nhỏ bị nhiễm trùng đường tiết niệu có thể ăn kém, buồn nôn hoặc tiêu chảy, chậm tăng cân hoặc sút cân, kích thích hoặc không có triệu chứng gì cả.
Các triệu chứng thường gặp của nhiễm trùng đường tiết niệu ở trẻ em là sốt tái diễn, chậm tăng cân và những vấn đề về tiểu tiện.
Chẩn đoán nhiễm trùng đường tiết niệu.
Các xét nghiệm và thăm dò cho trẻ em nhiễm trùng đường tiết niệu bao gồm:
1. Các thăm dò cơ bản trong nhiễm trùng đường tiết niệu
- Xét nghiệm tầm soát nhiễm trùng đường tiết niệu: Soi nước tiểu hoặc thử bằng que nhúng. Chi tiết được trình bày trong chương 18.
- Xét nghiệm chẩn đoán xác định nhiễm trùng đường tiết niệu: Cấy nước tiểu để khẳng định chẩn đoán, xác định vi khuẩn gây bệnh và lựa chọn kháng sinh thích hợp nhất để điều trị.
- Xét nghiệm máu: Hemoglobin, công thức máu toàn phần và công thức bạch cầu, urê máu, creatinine máu, đường máu và protein phản ứng C.
2. Những thăm dò để chẩn đoán yếu tố nguy cơ gây nhiễm trùng đường tiết niệu.
- Các biện pháp chẩn đoán hình ảnh để phát hiện bất thường tiềm ẩn: Siêu âm thận và bàng quang, chụp X quang bụng, chụp bàng quang niệu đạo thì đi tiểu (VCUG), chụp CT hoặc MRI ổ bụng và chụp hệ tiết niệu có tiêm thuốc cản quang tĩnh mạch (IVU).
- Các thăm dò để xác định sẹo thận: chụp xạ hình thận với acid dimercaptosuccinic (DMSA) là phương pháp tốt nhất đề phát hiện sẹo ở thận. Chụp DMSA nên được thực hiện trong khoảng từ 3-6 tháng sau đợt nhiễm trùng đường tiết niệu.
- Thăm dò niệu động học để đánh giá chức năng bàng quang.
Chụp bàng quang niệu đạo thì đi tiểu là gì? Được tiến hành khi nào và ra sao?
- VCUG là một test chẩn đoán quan trọng cho trẻ em bị nhiễm trùng đường tiết niệu và trào ngược bàng quan niệu quản. VCUG là tiêu chuẩn vàng để chẩn đoán và đánh giá mức độ trào ngược bàng quang niệu quản, và phát hiện bất thường của bàng quang và niệu đạo. Thăm dò này cần được tiến hành cho trẻ dưới 2 tuổi sau đợt nhiễm trùng đường tiết niệu đầu tiên.
- VCUG cần được tiến hành sau khi điều trị nhiễm trùng đường tiết niệu, thường là sau tuần đầu tiên từ thời điểm chẩn đoán.
- Để thăm dò, người ta đặt một ống thông vào bàng quang và qua đó bơm đầy dung dịch có pha thuốc cản quang (chứa iod để có thể nhìn thấy trên phim X-quang) trong điều kiện vô trùng nghiêm ngặt và thường có thêm kháng sinh bao phủ.
- Một loạt phim X-quang được chụp trước và vào nhiều thời điểm trong khi đi tiểu. Qua các phim này người ta có thể quan sát toàn diện về cấu trúc và chức năng của bàng quang, niệu đạo.
- Chụp VCUG có thể phát hiện được trào ngược nước tiểu từ bàng quang lên niệu quản hoặc thận, gọi là trào ngược bàng quang niệu quản.
- Chụp VCUG cũng có thể phát hiện được van niệu đạo sau ở trẻ trai.
Thăm dò quan trọng nhất để chẩn đoán yếu tố thúc đẩy nhiễm trùng đường tiết niệu là siêu âm, chụp VCUG và chụp IVU.
Phòng ngừa nhiễm trùng đường tiết niệu
1. Uống nhiều nước để hòa loãng nước tiểu và giúp tống vi khuẩn ra khỏi bàng quang và đường tiết niệu.
2. Trẻ em nên đi tiểu 2 đến 3 giờ một lần. Nhịn tiểu trong một thời gian dài sẽ tạo cơ hội cho vi khuẩn phát triển.
3. Giữ sạch vùng sinh dục cho trẻ. Lau vùng kín của trẻ từ trước ra sau (không được lau từ sau ra trước) sau khi đi vệ sinh. Thói quen này sẽ phòng ngừa vi khuẩn đi từ vùng hậu môn ngược lên niệu đạo.
4. Thường xuyên thay tã giấy để phòng ngừa sự tiếp xúc kéo dài của phân với vùng sinh dục.
5. Cần hướng dẫn trẻ em chỉ được mặc đồ lót bằng cotton để thoáng khí. Tránh mặc quần bó chật và đồ lót bằng nylon. Tránh tắm bồn với nước xà phòng.
6. Đối với những trẻ trai chưa cắt bao quy đầu, cần rửa vùng da đầu dương vật thường xuyên.
7. Ở trẻ bị trào ngược bàng quang niệu quản, nên dạy trẻ đi tiểu hai đến ba lượt mỗi lần đi tiểu để hạn chế nước tiểu tồn dư.
8. Uống kháng sinh liều thấp hàng ngày trong một thời gian dài là biện pháp dự phòng được khuyến cáo cho những trẻ em có nguy cơ bị nhiễm trùng đường tiết niệu mạn.
Chụp VCUG là phương pháp tin cậy nhất dùng cho trẻ em bị nhiễm trùng đường tiết niệu để phát hiện trào ngược bàng quang niệu quản và van niệu đạo sau.
Phòng ngừa nhiễm trùng đường tiết niệu
1. Uống nhiều nước để hòa loãng nước tiểu và giúp tống vi khuẩn ra khỏi bàng quang và đường tiết niệu.
2. Trẻ em nên đi tiểu 2 đến 3 giờ một lần. Nhịn tiểu trong một thời gian dài sẽ tạo cơ hội cho vi khuẩn phát triển.
3. Giữ sạch vùng sinh dục cho trẻ. Lau vùng kín của trẻ từ trước ra sau (không được lau từ sau ra trước) sau khi đi vệ sinh. Thói quen này sẽ phòng ngừa vi khuẩn đi từ vùng hậu môn ngược lên niệu đạo.
4. Thường xuyên thay tã giấy để phòng ngừa sự tiếp xúc kéo dài của phân với vùng sinh dục.
5. Cần hướng dẫn trẻ em chỉ được mặc đồ lót bằng cotton để thoáng khí. Tránh mặc quần bó chật và đồ lót bằng nylon. Tránh tắm bồn với nước xà phòng.
6. Đối với những trẻ trai chưa cắt bao quy đầu, cần rửa vùng da đầu dương vật thường xuyên.
7. Ở trẻ bị trào ngược bàng quang niệu quản, nên dạy trẻ đi tiểu hai đến ba lượt mỗi lần đi tiểu để hạn chế nước tiểu tồn dư.
8. Uống kháng sinh liều thấp hàng ngày trong một thời gian dài là biện pháp dự phòng được khuyến cáo cho những trẻ em có nguy cơ bị nhiễm trùng đường tiết niệu mạn.
Chụp VCUG là phương pháp tin cậy nhất dùng cho trẻ em bị nhiễm trùng đường tiết niệu để phát hiện trào ngược bàng quang niệu quản và van niệu đạo sau.
Điều trị nhiễm trùng đường tiết niệu
Các biện pháp chung
Cần tuân thủ tất cả các biện pháp phòng ngừa nhiễm trùng đường tiết niệu.
- Trẻ bị nhiễm trùng đường tiết niệu phải được khuyên uống nhiều nước. Những trẻ ốm phải nhập viện cần được truyền dịch tĩnh mạch.
- Cần cho thuốc hạ sốt phù hợp.
- Xét nghiệm tổng phân tích nước tiểu và cấy nước tiểu, làm kháng sinh đồ phải được thực hiện sau khi hoàn tất đợt điều trị để đảm bảo nhiễm trùng đã được kiểm soát tốt. Nên thường xuyên theo dõi bằng xét nghiệm nước tiểu cho tất cả trẻ em để đảm bảo nhiễm trùng không tái diễn.
- Cần làm siêu âm và các thăm dò thích hợp khác cho tất cả trẻ em bị nhiễm trùng đường tiết niệu.
Điều trị đặc hiệu
- Ở trẻ em, nhiễm trùng đường tiết niệu phải được điều trị bằng kháng sinh không chậm trễ để bảo vệ sự phát triển của thận.
- Phải lấy nước tiểu gửi đi nuôi cấy trước khi khởi đầu điều trị để xác đinh loại vi khuẩn gây bệnh và lựa chọn kháng sinh phù hợp.
- Trẻ cần nhập viện và điều trị kháng sinh tĩnh mạch nếu bị sốt cao, nôn, đau sườn lưng dữ dội và không thể uống thuốc.
- Có thể dùng kháng sinh đường uống cho trẻ trên 3 tới 6 tháng tuổi, là những trẻ có thể uống thuốc được.
- Điều quan trọng là trẻ phải dùng đủ liều kháng sinh đã được kê, ngay cả khi trẻ đã hết triệu chứng của nhiễm trùng đường tiết niệu.
Nhiễm trùng đường tiết niệu tái diễn
Trẻ em bị nhiễm trùng đường tiết niệu tái diễn cần được làm thêm các thăm dò và xét nghiệm như siêu âm, chụp VCUG và đôi khi phải chụp DMSA để xác định nguyên nhân tiềm ẩn. Ba bệnh lý quan trọng có thể điều trị được gây nhiễm trùng đường tiết niệu tái diễn là trào ngược bàng quang niệu quản, van niệu đạo sau và sỏi thận. Tùy theo nguyên nhân, các bác sĩ lên kế hoạch điều trị cụ thể, các biện pháp phòng ngừa thích hợp và kháng sinh dự phòng dài hạn sau đó. Một số trẻ cần được điều trị ngoại khoa và cần sự phối hợp giữa bác sĩ chuyên khoa thận và chuyên khoa tiết niệu.
Điều trị nhiễm trùng đường tiết niệu không đầy đủ hoặc chậm trễ cho trẻ em có thể gây tổn thương thận không hồi phục.
Van niệu đạo sau
Van niệu đạo sau là một bất thường bẩm sinh của niệu đạo xảy ra ở trẻ trai. Đây là nguyên nhân phổ biến nhất gây tắc nghẽn đường tiểu dưới ở trẻ trai. Vấn đề cơ bản và tầm quan trọng: Các nếp gấp mô trong niệu đạo gây tắc nghẽn nước tiểu không hoàn toàn hoặc ngắt quẵng. Tắc dòng nước tiểu qua niệu đạo tạo áp lực ngược trở lại bàng quang. Kích thước của bàng quang tăng lên và cơ thành bàng quang trở nên rất mỏng.
Bàng quang quá lớn kèm tăng áp lực trong bàng quang làm tăng áp lực ở niệu quản và thận. Kết quả là làm giãn niệu quản và đài bể thận. Nếu không chẩn đoán và điều trị kịp thời tình trạng giãn này, bệnh nhân có thể bị bệnh thận mạn về lâu dài. Khoảng 25% đến 30% trẻ em sinh ra có van niệu đạo sau sẽ dễ bị bệnh thận giai đoạn cuối. Do đó có van niệu đạo sau là một nguyên nhân đáng kể gây bệnh tật và tử vong ở trẻ em.
Triệu chứng: Các triệu chứng thường gặp của van niệu đạo sau là tia nước tiểu yếu, dòng nước tiểu không mạnh, khó đi tiểu hoặc phải rặn khi đi tiểu, đái dầm, cảm giác đầy ở vùng bụng dưới (trên xương mu) do bàng quang lớn có thể sờ thấy được và nhiễm trùng đường niệu.
Chẩn đoán: Siêu âm trước sinh hoặc sau sinh cho trẻ trai sẽ cung cấp những thông tin gợi ý đầu tiên để chẩn đoán bệnh van niệu đạo sau. Để chẩn đoán xác định bệnh cần chụp VCUG và thăm dò này được tiến hành ngay lập tức sau sinh.
Gửi mẫu nước tiểu đi nuôi cấy trước khi bắt đầu điều trị để xác định vi khuẩn gây bệnh và lựa chọn kháng sinh phù hợp.
Bệnh trào ngược bàng quang niệu quản.
Bệnh trào ngược bàng quang niệu quản là tình trạng “nước tiểu trào ngược từ bàng quang lên niệu quản”.
Tại sao cần phải biết về bệnh lý trào ngược bàng quang niệu quản?
Bệnh trào ngược bàng quang niệu quản được thấy ở khoảng 30-40% số trẻ em bị nhiễm trùng đường tiết niệu có sốt. Rất nhiều trẻ có bệnh này sẽ có sẹo và tổn thương thận. Sẹo ở thận về lâu dài có thể gây tăng huyết áp, tiền sản giật ở phụ nữ trẻ mang thai, bệnh thận mạn và một số ít bệnh nhân tiến triển đến bệnh thận giai đoạn cuối. Bệnh trào ngược bàng quang niệu quản thường gặp hơn ở những gia đình có thành viên đã bị bệnh và thường hay gặp ở bé gái hơn.
Bệnh trào ngược bàng quang niệu quản là gì và tại sao lại xảy ra?
Bệnh trào ngược bàng quang niệu quản là tình trạng bệnh lý khi nước tiểu từ bàng quang trào ngược lên niệu quản và có thể lên tới cả thận. Bệnh có thể xảy ra ở một hoặc cả 2 bên.
Nước tiểu được hình thành ở thận chảy xuống dưới bàng quang qua niệu quản. Bình thường nước tiểu chỉ chảy theo một hướng, xuống niệu quản vào bàng quang.
Trong quá trình đi tiểu và khi bàng quang còn chứa nước tiểu, hệ thống van giữa bàng quang và niệu quản chịu trách nhiệm ngăn dòng nước tiểu trào ngược lên niệu quản. Bệnh trào ngược bàng quang niệu quản là do sự khiếm khuyết trong cơ chế hoạt động của hệ thống van này gây ra.
Bệnh trào ngược bàng quang niệu quản có thể được phân độ từ nhẹ đến nặng (từ độ I đến V) dựa trên mức độ của dòng nước triểu trào ngược từ bàng quang lên niệu quản và thận.
Bệnh trào ngược bàng quang niệu quản rất thường gặp ở trẻ em bị nhiễm trùng đường tiết niệu và là nguy cơ gây tăng huyết áp và bệnh thận mạn.
Nguyên nhân gây bệnh trào ngược bàng quang niệu quản là gì?
Có 2 dạng bệnh trào ngược bàng quang niệu quản: Bệnh nguyên phát và bệnh thứ phát. Bệnh nguyên phát là dạng phổ biến nhất và có từ khi sinh ra. Bệnh thứ phát có thể xuất hiện ở mọi độ tuổi, thường do sự tắc nghẽn hoặc khiếm khuyết chức năng bàng quang hoặc niệu đạo kèm tình trạng nhiễm trùng bàng quang.
Các triệu chứng của bệnh trào ngược bàng quang niệu quản là gì?
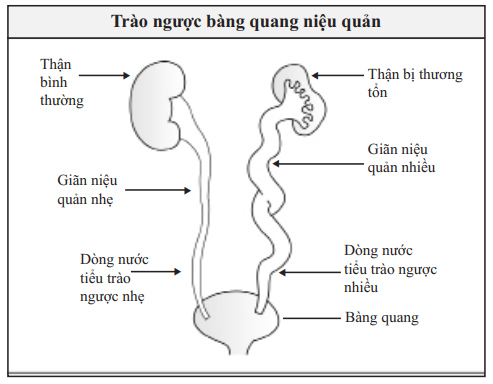
Không có triệu chứng đặc hiệu của bệnh trào ngược bàng quang niệu quản. Nhưng biểu hiện hay gặp nhất của bệnh trào ngược bàng quang niệu quản là nhiễm trùng đường tiết niệu thường xuyên và tái diễn. Ở những trẻ lớn hơn bị bệnh trào ngược bàng quang niệu quản nặng không được điều trị, các triệu chứng và dấu hiệu biểu hiện rõ vì có các biến chứng như tăng huyết áp, có protein niệu hay suy thận.
Làm thế nào để chẩn đoán bệnh trào ngược bàng quang niệu quản?
Các thăm dò được làm cho trẻ em khi nghi ngờ bị bệnh trào ngược bàng quang niệu quản là:
1. Các xét nghiệm chẩn đoán cơ bản bệnh trào ngược bàng quang niệu quản
- Chụp bàng quang niệu đạo thì đi tiểu- là tiêu chuẩn vàng để chẩn đoán bệnh trào ngược bàng quang niệu quản và phân độ nặng của bệnh.
- Bệnh trào ngược bàng quang niệu quản được phân độ theo mức độ trào ngược. Mức độ của bệnh trào ngược bàng quang niệu quản cho biết bao nhiêu nước tiểu bị trào ngược lên niệu quản và thận. Việc phân độ rất quan trọng để quyết định tiên lượng bệnh và lựa chọnphương pháp điều trị thích hợp cho bệnh nhân.
- Trong bệnh trào ngược bàng quang niệu quản thể nhẹ, nước tiểu chỉ trào ngược lên đến niệu quản (độ I và II). Trong thể nặng nhất của bệnh trào ngược bàng quang niệu quản, rất nhiều nước tiểu bị trào ngược, thể hiện qua niệu quản bị giãn và ngoằn ngoèo, và thận bị ứ nước mức độ nặng (độ V).
2. Các thăm dò hỗ trợ trong bệnh trào ngược bàng quang niệu quản
- Xét nghiệm nước tiểu và cấy nước tiểu: để chẩn đoán nhiễm trùng đường tiết niệu.
- Xét nghiệm máu: xét nghiệm cơ bản được làm là hemoglobin, số lượng bạch cầu máu và creatinine máu. Creatinin máu giúp đánh giá chức năng thận.
- Siêu âm thận và bàng quang: để đánh giá kích thước và hình dạng của thận và phát hiện những vết sẹo, sỏi thận, tắc nghẽn hay các bất thường khác. Siêu âm không phát hiện được tình trạng trào ngược.
- Xạ hình thận: là phương pháp tốt nhất để xác định sẹo ở thận.
Điều trị bệnh trào ngược bàng quang niệu quản như thế nào?
Điều trị bệnh trào ngược bàng quang niệu quản là rất quan trọng để phòng ngừa nhiễm trùng và tổn thương thận. Xử trí bệnh trào ngược bàng quang niệu quản phụ thuộc vào mức độ trào ngược, tuổi của trẻ và triệu chứng. Có 3 lựa chọn điều trị bệnh trào ngược bàng quang niệu quản: Kháng sinh, phẫu thuật, và can thiệp nội soi. Lựa chọn điều trị đầu tay thường được chọn nhất cho bệnh trào ngược bàng quang niệu quản là sử dụng kháng sinh phòng ngừa nhiễm trùng đường tiết niệu. Phẫu thuật và can thiệp nội soi được dành cho bệnh trào ngược bàng quang niệu quản mức độ nặng hoặc trong những trường hợp điều trị kháng sinh không hiệu quả.
Bằng việc sử dụng kháng sinh kéo dài (hàng năm), có thể giải quyết tình trạng trào ngược ở mức độ thấp mà không cần phải phẫu thuật
Bệnh trào ngược bàng quang niệu quản mức độ nhẹ: Bệnh trào ngược bàng quang niệu quản mức độ nhẹ sẽ tự hết hoàn toàn khi trẻ lên 5 - 6 tuổi. Trẻ bị bệnh trào ngược bàng quang niệu quản mức độ nhẹ ít có khả năng cần đến phẫu thuật. Những bệnh nhân này có thể dùng kháng sinh dự phòng liều thấp một đến hai lần mỗi ngày kéo dài để phòng ngừa nhiễm trùng đường tiết niệu. Kháng sinh dự phòng thường được dùng đến khi trẻ lên 5 tuổi. Lưu ý rằng kháng sinh không chữa được bệnh trào ngược bàng quang niệu quản. Nitrofurantoin và cotrimoxazol là các thuốc thường được dùng làm kháng sinh dự phòng.
Tất cả trẻ em bị bệnh trào ngược bàng quang niệu quản phải tuân thủ các biện pháp phòng ngừa nhiễm trùng đường tiết niệu chung (đã được đề cập ở phần trên) và đi tiểuthường xuyên mỗi lần hai lượt. Cần làm xét nghiệm nước tiểu định kì để phát hiện nhiễm trùng đường tiết niệu. Chụp VCUG và siêu âm được tiến hành hàng năm để xem tình trạng trào ngược có giảm không.
Bệnh trào ngược bàng quang niệu quản mức độ nặng: Bệnh ở mức độ nặng khó có khả năng tự khỏi. Trẻ em bị bệnh mức độ nặng cần được phẫu thuật hoặc can thiệp nội soi. Sửa chữa trào ngược bằng mổ mở (cắm lại niệu quản hoặc mở thông niệu quản bàng quang) giúp ngăn ngừa dòng nước tiểu trào ngược. Ưu điểm chính của phẫu thuật là có tỉ lệ thành công cao (từ 88-99%). Nội soi can thiệp là phương pháp hiệu quả thứ hai trong điều trị bệnh trào ngược bàng quang niệu quản mức độ nặng. Lợi thế của kĩ thuật nội soi là có thể được thực hiện cho bệnh nhân ngoại trú, chỉ mất khoảng 15 phút, có ít nguy cơ hơn và không cần phải rạch da. Điều trị nội soi được tiến hành dưới gây mê toàn thân. Bẳng phương pháp này, với một ống nội soi, người ta bơm một chất liệu đặc biệt làm phồng (như dextranomer/ acid hyaluronic trùng hợp dưới dạng copolymer - Deflux) vào vùng niệu quản đi vào bàng quang. Việc tiêm chất liệu này làm tăng sức cản tại chỗ niệu quản đổ vào bàng quang và ngăn ngừa nước tiểu trào ngược vào niệu quản.
Phẫn thuật và can thiệp nội soi được chỉ định cho trào ngược bàng quang niệu quản mức độ nặng hoặc khi điều trị kháng sinh không thành công.
Tỉ lệ thành công khi điều trị trào ngược bằng phương pháp này là khoảng từ 85% đến 90%. Can thiệp nội soi là một lựa chọn điều trị tiện lợi ở giai đoạn sớm của trào ngược bàng quang niệu quản vì tránh được việc phải sử dụng kháng sinh dài hạn và áp lực của việc phải sống với bệnh trào ngược bàng quang niệu quản kéo dài nhiều năm.
Theo dõi: Tất cả trẻ bị trào ngược bàng quang niệu quản cần được theo dõi thường xuyên với việc đo chiều cao, cân nặng, huyết áp, làm xét nghiệm nước tiểu và các xét nghiệm khác được bác sĩ chỉ định.
Khi nào bệnh nhân bị nhiễm trùng đường tiết niệu cần đến khám bác sĩ?
Khi trẻ bị nhiễm trùng đường tiết niệu, cần đến khám bác sĩ ngay trong các trường hợp sau:
- Sốt liên tục, rét run, đau hoặc bỏng rát khi đi tiểu, nước tiểu có mùi hôi hoặc có máu.
- Buồn nôn hoặc nôn khiến trẻ không uống được nước và thuốc.
- Mất nước do uống ít nước hoặc nôn.
- Đau ở phần dưới lưng hoặc bụng.
- Kích thích, chán ăn, chậm lớn hoặc trẻ không khỏe.
Nên theo dõi thường xuyên để kiểm tra huyết áp, sự tăng trưởng, nhiễm trùng đường tiết niệu tái diễn và tổn thương thận cho trẻ bị trào ngược bàng quang niệu quản.