La transplantation rénale est l'aboutissement du développement de la médecine et de la science.
Une transplantation rénale réussie est la meilleure option thérapeutique pour l'IRCT. La vie, après transplantation rénale, est presque normale.
La transplantation rénale est discutée en 4 parties:
- Informations avant la transplantation
- Chirurgie de la Transplantation
- Soins Post-Transplantation
- Transplantation rénale à partir d'un donneur décédé (cadavérique)
Informations avant la transplantation
Qu'est-ce qu’une transplantation rénale ?
La transplantation rénale est une intervention chirurgicale qui consiste à placer un rein sain (provenant d'un donneur vivant ou décédé) dans le corps d'une personne souffrant d'IRCT (receveur).
Quand est-ce que la transplantation rénale devient nécessaire?
La transplantation rénale est nécessaire chez tout patient souffrant d'une Insuffsance Rénale Chronique Terminale.
Quand est-ce que la transplantation rénale n'est pas nécessaire en cas d'insuffsance rénale ?
La transplantation rénale n'est pas nécessaire en cas d'insuffsance rénale aiguë (transitoire) ou en cas de lésion d'un seul des deux reins.
La découverte de la greffe rénale a été une bénédiction pour les patients souffrant d'insuffsance rénale chronique.
Transplantation Rénale 95.
Pourquoi est-il nécessaire de transplanter en cas d'IRC au stade terminal ?
La dialyse au long cours associée à des médicaments chez les patients en IRCT ne guérit pas le malade. Une transplantation rénale réussie est le traitement le plus effcace et c'est le seul traitement curatif de l'insuffsance rénale au stade terminal. Ainsi, la transplantation rénale sauve la vie du patient et lui permet de vivre une vie presque normale, c'est un "don de la vie".
Quels sont les avantages de la transplantation rénale ?
Les bénéfces majeurs de la transplantation rénale sont:
- Recouvrer totalement sa santé et une meilleure qualité de vie. Le patient vit presque normalement et aborde ses activités avec plus d'énergie, plus d'endurance à plus de productivité.
- il n'est plus enchainé à la dialyse et ne subit plus de douleurs des piqûres. Il ne perd plus son temps avec les complications de la dialyse.
- Le patient vit plus longtemps. Les patients ayant eu une transplantation rénale vivent plus longtemps que ceux qui sont sous dialyse.
- Il y a moins de restrictions alimentaires.
- Les complications avec le greffon sont rares par rapport aux complications de la dialyse.
- Le coût initial de la transplantation est cher. Mais au bout de 2 ou 3 ans, le coût du traitement antirejet du greffon revient moins cher que le coût de la dialyse.
- Amélioration de la vie sexuelle chez les hommes et possibilité de grossesse chez les femmes.
Une greffe rénale réussie est le meilleur traitement à proposer en cas de MRC au stade d'IRCT. Elle permet d'avoirune vie presque normale.
96. Sauvez Vos Reins
Quels sont les inconvénients de la transplantation rénale ?
La transplantation rénale a beaucoup de bénéfces, mais elle a quelques inconvénients aussi. Ces inconvénients sont:
- Risques liés à la chirurgie. La transplantation rénale nécessite une intervention lourde sous anesthésie générale qui peut avoir des conséquences au cours de l'intervention ou en postopératoire.
- Risque de rejet. Il n’y a pas encore de garantie de 100% que l'organisme du receveur accepterait le greffon. Mais avec la disponibilité et le développement de nouvelles molécules immunosuppressives, le risque de rejet est moindre par rapport au passé.
- Prise de médicaments régulièrement. Il est nécessaire de prendre des médicaments tous les jours et tant que le greffon fonctionne. L'arrêt, la rupture ou l'oubli de ces médicaments peut conduire à un rejet du greffon.
- Haut risque d'infections, effets secondaires des médicaments et survenue de cancers.
- Le stress lié à l'attente du greffon, le devenir incertain de la transplantation (échec de la transplantation), la peur que le greffon ne marche pas.
- Le coût élevé de cette phase initiale.
La transplantation rénale n'est pas réalisable chez les patients atteints de SIDA, cancer ou autre affection sérieuse.
Transplantation Rénale 97.
Quelles sont les contre-indications de la transplantation rénale?
Même si le patient est en phase terminale de son insuffsance rénale, la transplantation peut être dangereuse et n’est pas recommandée s'il souffre d'une infection sévère et active, d'un cancer évolutif, de problèmes psychiatriques, d’un retard mental, d’une maladie coronaire instable ou d’une insuffsance cardiaque congestive, d’une artériopathie périphérique sévère ou d’un autre problème de santé majeur.
Quel est l'âge limite pour recevoir un rein?
Il n’y a pas de critère d'âge fxe pour recevoir un rein, mais il est recommandé de réaliser la transplantation entre 5 et 65 ans.
Où prélève-t-on habituellement les greffons pour la transplantation rénale ?
Il existe 3 possibilités de sites de prélèvements de rein: donneur vivant apparenté, donneur vivant non-apparenté et donneur décédé. Les donneurs vivants apparentés sont sélectionnés parmi les parents de premier degré (parents, frères, sœurs) ou second degré (oncles, tantes, cousins). Les donneurs vivants non- apparentés sont généralement les conjoints ou les amis. Les reins cadavériques sont prélevés chez les victimes de mort cérébrale.
Quel est le donneur idéal?
Les vrais jumeaux sont des donneurs idéaux assurant le maximum de chance de survie du greffon après transplantation.
Les transplantations rénales d’un donneur apparenté ont le plus de chance de réussir.
98. Sauvez Vos Reins
Qui peut donner un rein?
Toute personne en bonne santé et possédant 2 reins peut en donner un si le groupe sanguin et les types tissulaires sont compatibles avec ceux du receveur. Le donneur doit généralement être âgé de 18 à 65 ans.
Comment le groupe sanguin détermine-t-il la sélection du donneur?
La compatibilité des groupes sanguins est importante pour réussir une transplantation rénale. Receveur et donneur doivent avoir le même groupe sanguin ou des groupes compatibles comme le montre le tableau suivant:
| Groupe du receveur |
Groupe du donneur |
| O |
O |
| A |
A ou O |
| B |
B ou O |
| AB |
AB ou A ou B ou O |
Qui ne peut pas donner de rein?
Un donneur vivant doit être bien évalué sur le plan médical et psychologique afn de s'assurer que le don d'un rein ne lui sera pas préjudiciable. Une personne ne peut donner son rein si elle est diabétique, porteuse d'un cancer, d'une infection à VIH, d'une maladie rénale, hypertendue ou prenant des médicaments au long cours ou ayant une maladie psychiatrique.
Quels sont les risques potentiels pour un donneur vivant?
Un donneur potentiel doit être évalué afn de s'assurer que le prélèvement d'un rein ne lui sera pas préjudiciable. Avec un seul rein, un donneur vivant vivra normalement et en bonne santé.
Le don d'un rein est sans aucun danger et permet de sauver la vie d'un patient atteint de MRC.
Transplantation Rénale 99.
Après le don, l'activité sexuelle n'est pas perturbée. Femmes et hommes peuvent avoir des enfants.
Les risques chirurgicaux sont pareils que pour toute intervention lourde. Le risque d'avoir une maladie rénale sur le rein laissé en place n'est pas supérieur à celui de ceux qui ont 2 reins.
Qu'appelle-t-on "donneurs vivants jumelés"?
La transplantation rénale à partir d’un donneur vivant a plus d'avantages par rapport à la transplantation par un rein cadavérique ou la dialyse. Plusieurs patients avec une IRCT ont des donneurs potentiels dans leur entourage mais l'obstacle majeur reste la compatibilité des groupes sanguins ou le cross-match. Le procédé des donneurs de rein jumelés (don de rein par échange de bénéfciaires) ou "Donneurs de reins croisés" permet un échange
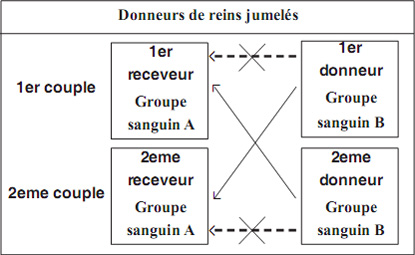
de donneurs vivants entre deux couples donneur/receveur incompatibles pour créer deux couples compatibles. Ceci est réalisable si le second donneur est compatible avec le premier receveur et le premier donneur avec le second receveur. Ce procédé d'échange entre deux couples incompatibles permet d'avoir deux couples compatibles et donc la réalisation de 2 transplantations rénales.
100. Sauvez Vos Reins
Qu'est-ce qu’une transplantation rénale préemptive?
La transplantation rénale est souvent discutée comme éventualité thérapeutique après une durée variable de traitement par dialyse. La transplantation rénale réalisée avant même l'initiation d'un traitement par dialyse est appelée transplantation préemptive. Souvent, la transplantation rénale préemptive est considérée comme la meilleure option de prise en charge des IRCT parce qu'elle permet d'éviter les risques et les inconvénients de la dialyse sans parler du coût. Elle est également associée à une meilleure tenue du greffon par rapport à la transplantation après dialyse. Devant autant de bénéfces, la transplantation rénale préemptive serait la plus indiquée en cas d'IRCT à condition bien entendu que le donneur compatible soit disponible.
L'intervention chirurgicale de la Transplantation rénale
Comment transplante-t-on le rein?
- Avant la chirurgie, une évaluation clinique, psychologique et sociale est réalisée afn de s'assurer des aptitudes du couple receveur/donneur vivant et de la sécurité du geste. Des bilans sont faits pour s'assurer de la compatibilité des groupes sanguins et des groupes HLA.
- La transplantation rénale est un travail d'équipe avec le néphrologue, le chirurgien, le pathologiste, l’anesthésiste, le staff infrmier et les coordonnateurs de la transplantation.
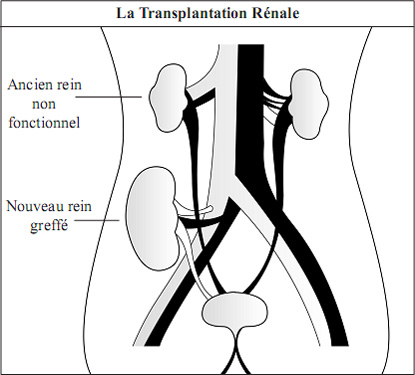
Dans la greffe rénale, le rein est greffé dans la partie basse de l'abdomen sans toucher aux reins malades.
Transplantation Rénale 101.
- Après des explications approfondies, le consentement éclairé est obtenu aussi bien du receveur que du donneur.
- En cas de donneur vivant, receveur et donneur sont opérés en même temps.
- Cette chirurgie majeure nécessite entre 3 à 5 heures de temps et se déroule sous anesthésie générale.
- Chez le donneur vivant, on prélève généralement le rein gauche par laparoscopie ou par chirurgie à ciel ouvert. Après ablation, le rein est lavé dans une solution spéciale et glacée et immédiatement placé au niveau de la partie droite du pelvis du receveur.
- Dans la majorité des cas, les reins malades du receveur sont laissés en place.
- Quand le greffon vient d'un donneur vivant, il est généralement fonctionnel immédiatement. Mais s'il provient d'un cadavre, le greffon a besoin de quelques jours à quelques semaines pour reprendre son travail. Le receveur durant cette période devra suivre des séances de dialyse en attendant que la fonction rénale se rétablisse.
- Après la transplantation, le suivi est assuré par le néphrologue.
102. Sauvez Vos Reins
Soins Post-transplantation
Quelles sont les complications les plus probables après la transplantation?
Les complications les plus probables sont le rejet, l'infection, les effets secondaires des médicaments et le risque lié à la chirurgie. Les considérations majeures dans le suivi après la transplantation sont:
- Les médicaments prescrits après la transplantation et le rejet du greffon.
- Les précautions à prendre après la transplantation rénale afn de garantir une bonne santé au greffon et prévenir les infections.
Les médicaments prescrits après la transplantation et le rejet de greffe.
Quelles sont les différences entre le suivi post-opératoire d'une greffe rénale et le suivi des autres interventions chirurgicales de routine?
En cas de chirurgie de routine, les médicaments en post-opératoire sont prescrits pour une durée de 7 à 10 jours. Mais après une ransplantation rénale, des médicaments sont prescrits à vie et avec une surveillance régulière.
Les complications majeures de la greffe sont le rejet, l'infection et les effets secondaires des médicaments.
Transplantation Rénale 103.
Qu'appelle-t-on rejet du greffon rénal?
Le système immunitaire de l'organisme a pour rôle d'identifier et de détruire tout objet étranger à l’organisme comme des bactéries et des virus qui et peuvent être néfastes pour le corps. Quand le corps du receveur reconnait le greffon comme étant étranger et ne lui appartenant pas, le système immunitaire l'attaque et essaie de le détruire. Cette réaction de défense est naturelle sur le greffon et s’appelle rejet du greffon. Ce rejet survient quand le corps du receveur n'accepte pas le greffon.
Quand est-ce que ce rejet apparait et quel en est l'effet?
Le rejet du greffon peut apparaitre à n'importe quel moment du post-opératoire, mais il est plus fréquent dans les premiers 6 mois. La sévérité du rejet varie d'un patient à l'autre. La plupart des rejets sont facilement à moyennement bien gérés par les médicaments immunosuppresseurs. Mais chez quelques patients, le rejet est sévère et ne répond pas aux médicaments entrainant ainsi la destruction du greffon.
Quels sont les médicaments que le patient doit prendre pour éviter le rejet?
- Il y a toujours un risque de rejet du greffon rénal à cause du système immunitaire de l'organisme.
- Si le système immunitaire est complément supprimé, il n’y a plus de risque de rejet du greffon mais le patient peut souffrir d'infections graves menaçant le pronostic vital.
Après la greffe rénale, un traitement médical à vie est nécessaire pour éviter le rejet du greffon.
104. Sauvez Vos Reins
- Des médicaments spéciaux sont prescrits aux patients après la
transplantation rénale. Ils ont pour rôle de modifer le système
immunitaire entrainant une prévention du rejet du greffon sans
pour autant affecter sévèrement les moyens de défense du
patient contre les infections.
- Ces médicaments sont appelés immunosuppresseurs. Les plus
utilisés sont la prednisolone, la cyclosporine, l'azathioprine, le
mycophénolate mofétil (MMF), le tacrolimus et le sirolimus.
Combien de temps le patient doit-il prendre les
immunosuppresseurs après la transplantation rénale ?
Pour prévenir le rejet du greffon, les immunosuppresseurs sont
pris à vie. Au début, plusieurs médicaments sont souvent prescrits
mais le nombre des médicaments ainsi que le nombre des prises
diminuent progressivement avec le temps.
Est-ce que le patient a besoin d'autres médicaments après
la transplantation rénale ?
Oui. Après la transplantation rénale, le patient a besoin d'autres
médicaments en plus des immunosuppresseurs. Les médicaments
fréquemment prescrits sont: les antihypertenseurs, les diurétiques,
le calcium, les vitamines, les antibiotiques pour prévenir ou traiter
une infection et les médicaments contre l'ulcère gastrique.
Quels sont les principaux effets secondaires des
médicaments immunosuppresseurs?
Les principaux effets secondaires des médicaments
immunosuppresseurs sont résumés dans le tableau suivant:
Si le rein greffé ne fonctionne pas, on a le choix entre
réinitier la dialyse ou tenter une autre greffe.
Transplantation Rénale 105.
Médicaments Principaux effets secondaires
| Médicaments |
Principaux effets secondaires |
| Prednisolone |
Prise de poids, hypertension, irritation gastrique, augmentation de l'appétit, augmentation du risque de diabète, ostéoporose, ataracte |
| Cyclosporine |
Hypertension, légers tremblements, excès de cheveux, hypertrophie gingivale, augmentation du risque de diabète, altérations rénales |
| Azathioprine |
Aplasie médullaire, augmentation du risque d'infection |
| MMF |
Douleur abdominale, nausées, vomissements et diarrhée |
| Tacrolimus |
Hypertension, diabète, tremblements, céphalées, altérations rénales |
| Sirolimus |
Hypertension, baisse de toutes les lignées sanguines, diarrhée, acné, douleur articulaire, augmentation du cholestérol et des triglycérides |
Que se passe-t-il si le rein transplanté ne fonctionne pas?
Quand le rein transplanté ne marche pas, on a deux options: programmer une seconde greffe ou dialyser.
Précautions à prendre après la Transplantation rénale
Une transplantation rénale réussie permet une nouvelle vie normale, en bonne santé et indépendante. Mais il est nécessaire de prendre certaines précautions pour bien vivre, protéger le greffon et prévenir les infections.
106. Sauvez Vos Reins
Recommandations générales pour garder le greffon sain
- Ne jamais arrêter les médicaments ou en modifer les posologies. Il faut rappeler que la prise irrégulière, la modifcation ou l'arrêt de ces médicaments est la cause la plus fréquente de l'échec de la greffe.
- Avoir toujours en stock tous les médicaments dont on a besoin et en établir la liste. Ne jamais prendre des médicaments des marchés parallèles ou les phytothérapies.
- Mesurer la pression artérielle, le volume des urines, le poids et le taux de sucre (si c'est recommandé par le médecin traitant) tous les jours et le noter sur un petit carnet dédié à cet effet.
- Suivi régulier avec des visites médicales pour avis et des tests de laboratoire. Ce suivi est obligatoire.
- Faire ses analyses de laboratoire dans les laboratoires de référence seulement. Si les résultats ne sont pas satisfaisants, il est recommandé de consulter le médecin traitant en urgence.
- Si vous devez consulter en urgence un autre médecin, qui ignore votre état de santé, il ne faut pas hésiter à l'informer que vous êtes un transplanté rénal et que vous prenez un certain nombre de médicaments.
- Les restrictions diététiques sont moins draconiennes après la transplantation. Il faut prendre le nombre nécessaire de calories et de protéines et manger régulièrement. Le sel doit être réduit, de même que le sucre et le gras et le régime doit être riche en fbres afn d'éviter les prises de poids.
- Il faut boire plus de 3 litres d'eau par jour.
- Il faut avoir une activité physique régulière et garder son poids dans les limites normales. Il ne faut pas faire des exercices d'endurance ou les sports de contact (boxe, football).
- Une activité sexuelle sécurisée peut être reprise au bout de deux mois et après avis médical.
- Il faut éviter le tabac et l'alcool.
La rareté des donneurs est un obstacle majeur qui prive les patients des avantages d'une greffe.
Transplantation Rénale 107.
Précautions pour prévenir les infections
- Il faut éviter les endroits surpeuplés comme les cinémas, les marchés, les transports en commun et les gens infectées.
- Il faut toujours porter un masque stérile dans les places publiques surtout les 3 premiers mois après la transplantation.
- Il faut toujours se laver les mains avec de l'eau et du savon avant de manger, avant de préparer ses médicaments ou avant de les prendre et après chaque passage dans les toilettes.
- Boire de l'eau fltrée et bouillie.
- Il faut manger des repas fraichement préparés et dans des ustensiles propres. Il faut éviter de manger à l'extérieur ou manger les aliments non préparés. Eviter de manger les crudités (fruits et légumes) durant les 3 premiers mois suivant la transplantation.
- Maintenir le domicile propre.
- Prendre soin des dents en les brossant régulièrement (2 à 3 fois par jour).
- Ne pas négliger la moindre petite blessure (érafure, coupure, abrasion). Il faut nettoyer rapidement avec de l'eau et du savon, mettre un antiseptique puis un pansement protecteur.
Consulter ou appeler le médecin traitant ou la clinique de transplantation en cas de:
- Fièvre de plus de 37,8 degré Celsius (>100 °F) avec frissons, courbatures ou céphalées persistantes.
- Douleur ou rougeur en regard du greffon.
En cas de mort cérébrale, les lésions sont telles qu'aucune possibilité de récupération n'est espérée malgré un traitement médical ou chirurgical.
- Baisse signifcative du volume des urines, œdèmes, prise de poids rapide (plus d'un kilo par jour).
- Présence de sang dans les urines ou brûlures mictionnelles.
- Toux, essouffement, vomissements, diarrhées.
- Développement de n'importe quel nouveau symptôme.
Pourquoi y a-t-il peu de transplantation rénale parmi les patients en IRCT?
La transplantation rénale est la meilleure option thérapeutique en cas d'insuffsance rénale terminale. Beaucoup de patients en ont besoin ou souhaitent l'avoir. Trois importantes raisons en limitent l'extension:
- L'indisponibilité des reins: peu de patients ont la chance de trouver un rein de donneur vivant (apparenté ou non) ou un don de rein cadavérique. La disponibilité d'un rein de donneur vivant est un problème majeur et l'attente d'un don de rein cadavérique peut être particulièrement longue.
- Coût: le coût de la transplantation rénale est élevé ainsi que le coût des médicaments que le patient doit prendre à vie. C'est le problème majeur des patients des pays en voie de développement.
- Manque d’infrastructures: dans de nombreux pays en voie de développement, l'absence d’infrastructures pour la transplantation rénale est un facteur limitant.
Un donneur décédé sauve la vie à deux patients ayant une MRC parce qu'il donne les deux reins.
Transplantation Rénale 109.
Transplantation de rein cadavérique
Qu'est-ce qu’une transplantation de rein cadavérique?
C'est une intervention au cours de laquelle un rein en bon état est prélevé sur une personne après la mort cérébrale ou la mort cardiaque et il est transplanté à un patient ayant une insuffsance rénale chronique. Le rein est donc prélevé sur une personne récemment décédée et qui, durant sa vie, a exprimé le vœu de faire don de ses organes après son décès. La famille peut également exprimer le souhait de faire don si le défunt ne l'a pas fait de son vivant.
Est-ce la rareté des donneurs qui rend nécessaire la transplantation de rein cadavérique?
Un grand nombre de patients insuffsants rénaux et attendant la transplantation rénale sont maintenus en dialyse du fait du manque fagrant en donneurs vivants. L'unique espoir de ces patients reste un rein de cadavre donneur. Si une personne peut sauver la vie d'autrui après sa propre mort en faisant don de ses organes, c'est le plus noble geste de l'humanité. Les reins prélevés sur cadavres permettent également de lutter contre le commerce illégal d'organes.
Qu'appelle-t-on "mort cérébrale"?
La mort signife simplement l'arrêt du cœur et de la respiration d'une manière permanente et irréversible. La "mort cérébrale" est un arrêt complet et irréversible de toutes les fonctions cérébrales qui conduit à la mort. Le diagnostic de "mort cérébrale" est posé par les médecins qui travaillent dans les unités d'hospitalisation des patients inconscients avec assistance respiratoire. Les critères de la mort cérébrale sont:
Après transplantation rénale, le patient a une vie active strictement normale.
- Le patient doit être au coma et la cause du coma (traumatisme cérébral, hémorragie cérébrale..) doit être correctement établie par l'histoire de la maladie, l'examen clinique, les tests de laboratoire et l'imagerie neurologique. Certains médicaments (sédatifs, anticonvulsivants, myorelaxants, antidépresseurs, hypnotiques et narcotiques), certaines maladies métaboliques et endocriniennes peuvent entrainer un état d'inconscience semblable à une mort cérébrale.
De telles causes sont éliminées avant de retenir le diagnostic de mort cérébrale. Les médecins corrigent l'hypotension, l'hypothermie et l'hypoxie avant de considérer la mort cérébrale.
- Un coma profond persistant malgré un traitement bien conduit et sous la supervision d'experts pendant une période adéquate afn "d'exclure toute possibilité de récupération".
- Absence de respiration spontanée, le patient est sous assistance respiratoire.
- La respiration, la pression artérielle et la circulation sont maintenues par une assistance respiratoire ou un autre moyen de maintien de la vie.
Quelle est la différence entre la mort cérébrale et l'inconscience?
Un patient inconscient peut avoir besoin d'assistance respiratoire et il est probable qu'il récupère après le traitement approprié. Alors qu'un patient qui fait une mort cérébrale n'a aucune chance de récupérer quel que soit le traitement tellement les lésions sont sévères et irréversibles. Chez le mort cérébral, dès que l'assistance respiratoire est arrêtée, la respiration s'arrête et le cœur s'arrête de battre. Mais il faut se rappeler que le patient est légalement décédé et ce n'est pas l'arrêt du respirateur qui a causé la mort. Les patients présentant une mort cérébrale ne peuvent être maintenus sous respirateur indéfniment et leurs cœurs s'arrêteront tôt ou tard.
Le don d'organes est un acte spirituel. Qu’y a-t-il de plus sacré que de sauver une vie !
Transplantation Rénale 111.
Est-ce que tout le monde peut faire don de reins à son décès?
Non. A la différence des dons des yeux (cornée), le don des reins n'est plus possible après le décès avéré. Quand la mort survient, le cœurs s'arrête et par la même occasion la circulation du sang au niveau des reins s'arrête. Ceci conduit à des lésions sévères au niveau du rein empêchant son utilisation comme greffon chez un receveur.
Les causes les plus fréquentes de la mort cérébrale sont les traumatismes crâniens (accident), hémorragie ou tumeur cérébrales, infarcissement cérébral.
Quand et comment diagnostique-t-on la "mort cérébrale"?
Quand un patient comateux profond, sous ventilation assistée ou un autre moyen de maintenance en vie et pendant une certaine période, ne montre aucun signe d'amélioration clinique ou neurologique, l'éventualité d'une mort cérébrale est évoquée. Le diagnostic de la mort cérébrale est porté par une équipe de médecins qui ne sont pas impliqués dans le programme de transplantation rénale. Cette équipe est composée du médecin traitant du patient, d'un neurologue, d'un neurochirurgien, etc... qui indépendamment après examen du patient déclarent "la mort cérébrale". Après un examen clinique détaillé, des tests de laboratoire, un EEG et d'autres investigations, on conclut que toutes les possibilités de récupération du cerveau sont explorées.
Le traitement des infections et des défcits hydriques est très important dans la maladie rénale chronique.
Quelles sont les contre-indications au don de rein par un patient en "mort cérébrale"?
Si l'une des situations suivantes est présente, le don de rein ne peut être accepté d'un donneur en "mort cérébrale":
- Un patient ayant une infection active.
- Un patient porteur d'une infection VIH ou une hépatite B.
- Un patient ayant une hypertension artérielle, un diabète ou une maladie rénale ou une insuffsance rénale depuis longtemps.
- Un patient ayant un cancer (à l'exception des cancers du .cerveau).
- Un patient de moins de 10 ans ou de plus de 70 ans.
Quels sont les autres organes qu'on peut prélever sur les cadavres?
Les donneurs cadavériques peuvent donner les 2 reins et sauver la vie à 2 patients. En plus des reins, les autres organes qui peuvent être prélevés sont les yeux, le cœur, le foie, la peau, le pancréas etc...
Quels sont les membres de l'équipe de transplantation de rein de donneur décédé?
En cas de transplantation de rein cadavérique, une équipe particulière est nécessaire. Elle inclut:
- Les proches du donneur décédé pour un consentement légal.
- Le médecin traitant du donneur décédé.
L’anémie est fréquente au cours de la MRC et son traitement améliore la qualité de vie.
Transplantation Rénale 113.
- le coordonnateur de la transplantation à partir de donneur
décédé, qui explique et aide les proches du donneur décédé.
- Le neurologue qui a posé le diagnostic de mort cérébrale.
- Le néphrologue, l'urologue et leur équipe qui vont réaliser la
transplantation.
Comment réalise-t-on la transplantation de rein cadavérique?
Les aspects les plus importants de la transplantation de reins
cadavérique sont:
- Le diagnostic de la mort cérébrale est obligatoire.
- Il faut avoir les tests biologiques confrmant que les reins sont
en bon état et toujours fonctionnels et qu'il n’y a pas de maladie
systémique chez le donneur qui contre-indiquerait le
prélèvement des reins.
- Consentement des proches du donneur.
- Le donneur est maintenu sous assistance respiratoire ou autre
forme d'assistance, assurant la respiration et les battements du
cœur, jusqu'à ce qu'on puisse prélever les 2 reins du corps.
- Après ablation des reins, on les lave proprement avec une
solution spéciale et on les garde dans de la glace.
- Un donneur décédé peut faire don des 2 reins, ainsi, il peut
sauver 2 vies. Par le groupe sanguin, l’HLA et le cross match,
on sélectionne les receveurs appropriés sur la liste d'attente de
la transplantation rénale par rein cadavérique.
- Comme la greffe précoce est bénéfque, immédiatement après
préparation du greffon, la transplantation est réalisée chez les
2 receveurs.
Le traitement des infections et des défcits hydriques
est très important dans la maladie rénale chronique.
114. Sauvez Vos Reins
- L'intervention chez le receveur est la même que pour un rein
de donneur vivant.
- La conservation du rein avant la transplantation peut entrainer
quelques lésions du fait du manque d'oxygène puisqu'il n’y a
plus de circulation sanguine et du fait de l'exposition au froid
lors de la congélation. La présence de ces lésions fait que le
rein cadavérique n'est pas fonctionnel immédiatement après la
transplantation. Ainsi, les patients transplantés par rein
cadavérique ont besoin de quelques séances de dialyse en
attendant que le rein reprenne ses fonctions.
Est-ce qu'il y a une somme à payer à la famille du donneur?
Non. La famille du donneur défunt ne reçoit aucun payement en
échange du rein et le receveur n'a pas à payer le rein à qui que ce
soit. Si après sa mort, un donneur permet à quelqu'un de vivre,
ceci en soit est un don inestimable. La récompense d'un tel geste
de bonté humaine est plutôt une immense joie et une satisfaction
sans bornes. La satisfaction de sauver la vie d'une personne
malade n'a pas de prix.
L’anémie est fréquente au cours de la
MRC et son traitement améliore la qualité de vie.